ความดันโลหิตสูง
| โรคความดันโลหิตสูง (Hypertension) | |
|---|---|
| ชื่ออื่น | Arterial hypertension, high blood pressure |
 | |
| มาตรความดันเลือดอัตโนมัติ แสดงผลความดันโลหิตสูง (แสดงความดันช่วงหัวใจบีบ 158 มิลลิเมตรปรอท ความดันช่วงหัวใจคลาย 99 มิลลิเมตรปรอท และอัตราหัวใจเต้น 80 ครั้งต่อนาที) | |
| สาขาวิชา | หทัยวิทยา |
| อาการ | ไม่มีอาการ |
| ภาวะแทรกซ้อน | โรคหลอดเลือดหัวใจ, โรคหลอดเลือดสมองเฉียบพลัน, หัวใจวาย, โรคหลอดเลือดแดงส่วนปลาย, ตาบอด, โรคไต, สมองเสื่อม |
| สาเหตุ | โดยปกติตามการดำเนินชีวิตและปัจจัยทางพันธุกรรม |
| ปัจจัยเสี่ยง | อดนอน, ได้รับเกลือมากเกินไป, น้ำหนักตัวเกิน, การสูบบุหรี่, แอลกอฮอล์, มลพิษทางอากาศ |
| วิธีวินิจฉัย | วัดความดันโลหิตขณะพักได้มากกว่า 130/80 หรือ 140/90 มิลลิเมตรปรอท |
| การรักษา | เปลี่ยนการดำเนินชีวิต, การใช้ยา |
| ความชุก | 16–37% ทั่วโลก |
| การเสียชีวิต | 9.4 ล้าน / 18% (2010) |
โรคความดันโลหิตสูง (อังกฤษ: hypertension) เป็นโรคเรื้อรังชนิดหนึ่งที่ผู้ป่วยมีความดันเลือดในหลอดเลือดแดงสูงกว่าปกติตลอดเวลา ความดันเลือดประกอบด้วยสองค่า ได้แก่ ความดันช่วงหัวใจบีบและความดันช่วงหัวใจคลาย ซึ่งเป็นความดันสูงสุดและต่ำสุดในระบบหลอดเลือดแดงตามลำดับ ความดันช่วงหัวใจบีบเกิดเมื่อหัวใจห้องล่างซ้ายบีบตัวมากที่สุด ความดันช่วงหัวใจคลายเกิดเมื่อหัวใจห้องล่างซ้ายคลายตัวมากที่สุดก่อนการบีบตัวครั้งถัดไป ความดันเลือดปกติขณะพักอยู่ในช่วง 100–140 มิลลิเมตรปรอทในช่วงหัวใจบีบ และ 60–90 มิลลิเมตรปรอทในช่วงหัวใจคลาย ความดันโลหิตสูงหมายถึง ความดันเลือดมากกว่าหรือเท่ากับ 140/90 มิลลิเมตรปรอทตลอดเวลา ส่วนในเด็กจะใช้ตัวเลขต่างไป
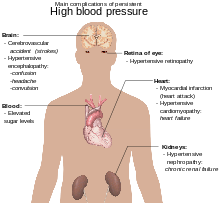
ปกติความดันโลหิตสูงไม่ก่อให้เกิดอาการในทีแรก แต่ความดันโลหิตสูงต่อเนื่องเมื่อผ่านไปเป็นปัจจัยเสี่ยงสำคัญของโรคหัวใจเหตุความดันโลหิตสูง โรคหลอดเลือดหัวใจ โรคหลอดเลือดสมอง ท่อเลือดแดงโป่งพอง โรคหลอดเลือดแดงส่วนปลาย โรคไตเรื้อรัง และภาวะสมองเสื่อม
ความดันโลหิตสูงแบ่งออกเป็นความดันโลหิตสูงปฐมภูมิ (ไม่ทราบสาเหตุ) และความดันโลหิตสูงแบบทุติยภูมิ ผู้ป่วยส่วนใหญ่ราวร้อยละ 90–95 จัดเป็นความดันโลหิตสูงปฐมภูมิ หมายถึงมีความดันโลหิตสูงโดยไม่มีเหตุพื้นเดิมชัดเจน ที่เหลืออีกร้อยละ 5–10 จัดเป็นความดันโลหิตสูงแบบทุติยภูมิมักมีสาเหตุที่สามารถบอกได้ เช่น โรคไตเรื้อรัง ท่อเลือดแดงหรือหลอดเลือดแดงไตตีบแคบ หรือโรคของต่อมไร้ท่อ เช่น แอลโดสเตอโรน คอร์ติซอลหรือแคทิโคลามีนเกิน
อาหารและการเปลี่ยนวิถีชีวิตสามารถช่วยควบคุมความดันเลือดและลดความเสี่ยงของภาวะแทรกซ้อนต่อสุขภาพ แม้การรักษาด้วยยายังมักจำเป็นในผู้ที่การเปลี่ยนแปลงวิถีชีวิตยังไม่พอหรือไม่ได้ผล การรักษาความดันในหลอดเลือดแดงสูงปานกลาง (นิยามเป็น >160/100 มิลลิเมตรปรอท) ด้วยยาสัมพันธ์กับการคาดหมายคงชีพที่เพิ่มขึ้น ประโยชน์ของการรักษาความดันเลือดระหว่าง 140/90 ถึง 160/100 มิลลิเมตรปรอทไม่ค่อยชัดเจน บางบทปริทัศน์ว่าไม่มีประโยชน์ แต่บ้างก็ว่ามี
อาการและอาการแสดง
ผู้ป่วยความดันโลหิตสูงมักไม่มีอาการใด ๆ ส่วนใหญ่มักตรวจพบจากการตรวจคัดโรค หรือเมื่อมาพบแพทย์ด้วยปัญหาอื่นที่ไม่เกี่ยวข้อง เช่น ตรวจโรคทั่วไป ผู้ป่วยความดันโลหิตสูงจำนวนหนึ่งมักบอกว่ามีอาการปวดศีรษะโดยเฉพาะบริเวณท้ายทอยในช่วงเช้า เวียนศีรษะ รู้สึกหมุน มีเสียงหึ่ง ๆ ในหู หน้ามืดหรือเป็นลม อย่างไรก็ตามอาการดังกล่าวอาจสัมพันธ์กับความวิตกกังวลมากกว่าจากความดันเลือดสูงเอง
ในการตรวจร่างกาย ผู้ป่วยความดันโลหิตสูงอาจสัมพันธ์กับการมีการเปลี่ยนแปลงในก้นตาเห็นได้จากการส่องตรวจในตา (ophthalmoscopy) ความรุนแรงของการเปลี่ยนแปลงที่ตรงแบบของโรคจอตาเหตุความดันโลหิตสูงมีการแบ่งเกรดตั้งแต่ 1–4 เกรด 1 และ 2 อาจแยกได้ยาก ความรุนแรงของโรคจอตาสัมพันธ์อย่างหยาบ ๆ กับระยะเวลาและ/หรือความรุนแรงของความดันโลหิตสูง
ความดันโลหิตสูงแบบทุติยภูมิ
ความดันโลหิตสูงแบบทุติยภูมิ หมายถึงความดันโลหิตสูงที่สามารถระบุสาเหตุที่ทำให้เกิดได้ เช่น โรคไตหรือโรคต่อมไร้ท่อ ผู้ป่วยจะมีอาการและอาการแสดงบางอย่างที่บ่งบอกว่าเป็นความดันโลหิตสูงแบบทุติยภูมิ เช่น สงสัยกลุ่มอาการคุชชิง (Cushing's syndrome) หากมีอาการอ้วนเฉพาะลำตัวแต่แขนขาลีบ (truncal obesity) ความไม่ทนกลูโคส (glucose intolerance) หน้าบวมกลม (moon facies) ไขมันสะสมเป็นหนอกที่หลังและคอ (buffalo hump) และริ้วลายสีม่วงที่ท้อง (purple striae)ภาวะต่อมไทรอยด์ทำงานเกินมักเป็นสาเหตุของน้ำหนักลดแต่มีความอยากอาหารเพิ่ม อัตราหัวใจเต้นเร็ว ตาโปนและอาการสั่น หลอดเลือดแดงไตตีบ (RAS) อาจสัมพันธ์กับเสียงบรุยต์ (bruit) ที่ท้องเฉพาะที่ด้านซ้ายหรือขวาของแนวกลาง (RAS ข้างเดียว) หรือทั้งสองตำแหน่ง (RAS สองข้าง) ท่อเลือดแดงแคบ (aortic coarctation) บ่อยครั้งก่อให้เกิดความดันเลือดลดลงในขาเมื่อเทียบกับแขนและ/หรือไม่มีชีพจรหลอดเลือดแดงต้นขาหรือมีแต่ช้า ฟีโอโครโมไซโตมา (pheochromocytoma) อาจเป็นสาเหตุของช่วงความดันโลหิตสูงเฉียบพพลันร่วมกับปวดศีรษะ ใจสั่น ดูซีดและมีเหงื่อออกมาก
ความดันโลหิตสูงวิกฤต
ภาวะที่ความดันเลือดขึ้นสูงมาก(hypertensive crisis) ซึ่งที่ระดับความดันเลือดดังกล่าวมีความเสี่ยงสูงที่จะเกิดภาวะแทรกซ้อนได้ ผู้ป่วยที่ความดันโลหิตสูงระดับนี้อาจไม่มีอาการ หรือมีรายงานว่าปวดศีรษะ (ราวร้อยละ 22) และเวียนศีรษะมากกว่าประชากรทั่วไป อาการอื่น ๆ ที่เกิดร่วมกับภาวะความดันโลหิตสูงวิกฤต เช่น ตาพร่า มองภาพไม่ชัด หรือหายใจเหนื่อยหอบจากหัวใจล้มเหลว หรือรู้สึกไม่สบายตัวเนื่องจากไตวาย ผู้ป่วยความดันโลหิตสูงวิกฤตส่วนใหญ่ทราบอยู่แล้วว่าเป็นโรคความดันโลหิตสูง แต่มีสิ่งกระตุ้นเข้ามาทำให้ความดันเลือดสูงขึ้นทันที ความดันโลหิตสูงวิกฤตแบ่งออกได้เป็นสองประเภท คือ ความดันโลหิตสูงฉุกเฉิน (hypertensive emergency) และความดันโลหิตสูงเร่งด่วน (hypertensive urgency) ซึ่งต่างกันตรงที่มีอาการแสดงของอวัยวะถูกทำลายหรือไม่
ความดันโลหิตสูงฉุกเฉิน (hypertensive emergency) เป็นภาวะที่วินิจฉัยเมื่อมีความดันโลหิตสูงอย่างรุนแรงจนอวัยวะตั้งแต่ 1 อย่างขึ้นไปถูกทำลาย ตัวอย่างเช่น โรคสมองจากความดันโลหิตสูง (hypertensive encephalopathy) เกิดจากสมองบวมและเสียการทำงาน จะมีอาการปวดศีรษะและระดับความรู้สึกตัวเปลี่ยนแปลง เช่น ซึม สับสน อาการแสดงของอวัยวะเป้าหมายถูกทำลายที่ตา ได้แก่ จานประสาทตาบวม (papilloedema) และ/หรือมีเลือดออกและของเหลวซึมที่ก้นตา อาการเจ็บหน้าอกอาจแสดงถึงกล้ามเนื้อหัวใจเสียหายซึ่งอาจดำเนินต่อไปเป็นกล้ามเนื้อหัวใจตายหรือเกิดการฉีกเซาะของผนังหลอดเลือดแดงใหญ่เอออร์ตา อาการหายใจลำบาก ไอ เสมหะมีเลือดปนเป็นอาการแสดงของปอดบวมน้ำ (pulmonary edema) เนื่องจากหัวใจห้องล่างซ้ายล้มเหลว กล่าวคือหัวใจห้องล่างซ้ายไม่สามารถสูบฉีดเลือดจากปอดไปยังระบบหลอดเลือดแดงได้เพียงพอ อาจเกิดไตเสียหายเฉียบพลัน และโลหิตจางจากเม็ดเลือดแดงแตกชนิดไมโครแองจีโอพาติก (การทำลายเม็ดเลือดแดงชนิดหนึ่ง) เมื่อเกิดภาวะนี้จำเป็นต้องรีบลดความดันโลหิตเพื่อหยุดยั้งความเสียหายของอวัยวะเป้าหมาย
ในทางตรงข้ามหากผู้ป่วยมีความดันโลหิตสูงกว่า 180/100 มิลลิเมตรปรอทแต่ไม่พบความเสียหายของอวัยวะเป้าหมายจะเรียกภาวะนี้ว่า ความดันโลหิตสูงเร่งด่วน (hypertensive urgency) ยังไม่มีหลักฐานยืนยันถึงความจำเป็นต้องรีบลดความดันโลหิตในผู้ป่วยกลุ่มนี้หากไม่มีการทำลายอวัยวะ และการลดความดันโลหิตอย่างรวดเร็วก็ไม่ได้ปราศจากความเสี่ยง ในภาวะนี้สามารถค่อย ๆ ลดความดันโลหิตลงด้วยยาลดความดันชนิดรับประทานให้กลับสู่ระดับปกติใน 24 ถึง 48 ชั่วโมง
ในสตรีตั้งครรภ์
สตรีตั้งครรภ์มีภาวะความดันโลหิตสูงราวร้อยละ 8-10 หญิงที่มีความดันโลหิตสูงขณะตั้งครรภ์ส่วนใหญ่มักเป็นความดันโลหิตสูงปฐมภูมิอยู่ก่อนแล้ว ความดันโลหิตสูงในระหว่างตั้งครรภ์อาจเป็นอาการแสดงแรกของโรคพิษแห่งครรภ์ระยะก่อนชัก (pre-eclampsia) ซึ่งเป็นภาวะทางสูติศาสตร์ที่ร้ายแรง เกิดในช่วงครึ่งหลังของการตั้งครรภ์และระยะหลังคลอด โรคพิษแห่งครรภ์ระยะก่อนชักเป็นภาวะที่มีความดันโลหิตสูงและมีโปรตีนในปัสสาวะ พบราวร้อยละ 5 ของการตั้งครรภ์ และเป็นสาเหตุราวร้อยละ 16 ของการเสียชีวิตของมารดาทั่วโลก โรคพิษแห่งครรภ์ระยะก่อนชักเพิ่มความเสี่ยงของการตายปริกำเนิดเป็นสองเท่า โดยทั่วไปแล้วโรคนี้ไม่มีอาการและตรวจพบได้จากการฝากครรภ์เป็นประจำ อาการของโรคนี้ที่พบได้บ่อยคือปวดศีรษะ ตาพร่ามัว (มักเห็นแสงวูบวาบ) ปวดจุกแน่นลิ้นปี่ และบวม โรคพิษแห่งครรภ์ระยะก่อนชักบางครั้งจะดำเนินต่อไปเป็นโรคร้ายแรงถึงแก่ชีวิตเรียกว่าโรคพิษแห่งครรภ์ระยะชัก (eclampsia) ซึ่งมีภาวะความดันโลหิตสูงฉุกเฉินร่วมกับภาวะแทรกซ้อนรุนแรงหลายอย่างเช่นมองภาพไม่เห็น สมองบวม ชัก ไตวาย ปอดบวมน้ำ และมีภาวะเลือดแข็งตัวในหลอดเลือดแบบแพร่กระจาย (disseminated intravascular coagulation; ความผิดปกติของการแข็งตัวของเลือดอย่างหนึ่ง)
ในทารกและเด็ก
ความดันโลหิตสูงในทารกแรกเกิดและทารกอาจมาด้วยเลี้ยงไม่โต ชัก งอแงร้องกวน ง่วงซึม และหายใจลำบาก ความดันโลหิตสูงในเด็กอาจทำให้ปวดศีรษะ อ่อนล้า เลี้ยงไม่โต มองภาพไม่ชัด เลือดกำเดาออก และใบหน้าเป็นอัมพาต
สาเหตุ
ความดันโลหิตสูงแบบปฐมภูมิ
ความดันโลหิตสูงแบบปฐมภูมิ (primary hypertension) หรือความดันโลหิตสูงไม่ทราบสาเหตุ (essential hypertension) เป็นความดันโลหิตสูงชนิดที่พบได้บ่อยที่สุด ประมาณร้อยละ 90-95 ของผู้ป่วยความดันโลหิตสูงทั้งหมด ความดันโลหิตสูงเป็นผลจากความสัมพันธ์ซับซ้อนระหว่างพันธุกรรมและสิ่งแวดล้อม มีการศึกษาพบยีนหลายชนิดที่มีผลเล็กน้อยต่อความดันโลหิต และมียีนจำนวนน้อยมากที่มีผลอย่างมากต่อความดันโลหิต แต่สุดท้ายปัจจัยด้านพันธุกรรมต่อความดันโลหิตสูงยังไม่เป็นที่เข้าใจกันมากนักในปัจจุบัน
ความดันเลือดเพิ่มขึ้นตามอายุ และความเสี่ยงของการเป็นความดันโลหิตสูงในวัยสูงอายุนั้นสูง ปัจจัยทางสิ่งแวดล้อมหลายอย่างที่มีผลต่อความดันเลือด ความเครียดอาจมีผลต่อความดันเลือดเล็กน้อย ปัจจัยอื่น ๆ ที่อาจมีผลต่อความดันโลหิตสูงแต่ยังไม่ชัดเจน ได้แก่ การบริโภคคาเฟอีน และการขาดวิตามินดี เชื่อกันว่าภาวะดื้อต่ออินซูลิน (insulin resistance) ซึ่งพบได้บ่อยในคนอ้วนและเป็นองค์ประกอบของกลุ่มอาการเมแทบอลิก (metabolic syndrome) เป็นสาเหตุของความดันโลหิตสูง การศึกษาเร็ว ๆ นี้พบนัยยะว่าเหตุการณ์ที่เกิดขึ้นในช่วงต้นของชีวิต เช่น น้ำหนักแรกเกิดน้อย มารดาสูบบุหรี่ขณะตั้งครรภ์ และการไม่ได้เลี้ยงลูกด้วยนมแม่ อาจเป็นปัจจัยเสี่ยงของความดันโลหิตสูงไม่ทราบสาเหตุในผู้ใหญ่ แต่ทั้งนี้การอธิบายกลไกดังกล่าวยังคลุมเครือ
ความดันโลหิตสูงแบบทุติยภูมิ
ความดันโลหิตสูงแบบทุติยภูมิมีสาเหตุที่สามารถระบุได้ (ดูตาราง — สาเหตุของความดันโลหิตสูงแบบทุติยภูมิ) โรคไตเป็นสาเหตุส่วนใหญ่ที่ทำให้เกิดความดันโลหิตสูงแบบทุติยภูมิ ความดันโลหิตสูงยังอาจเกิดจากโรคต่อมไร้ท่อต่างๆ เช่น กลุ่มอาการคุชชิง ภาวะต่อมไทรอยด์ทำงานมากเกิน ภาวะต่อมไทรอยด์ทำงานน้อย สภาพโตเกินไม่สมส่วน กลุ่มอาการคอนน์ (Conn's syndrome) หรือภาวะอัลโดสเตอโรนสูง ภาวะต่อมพาราไทรอยด์ทำงานมากเกิน และฟีโอโครโมไซโตมา สาเหตุอื่น ๆ ของความดันโลหิตสูงแบบทุติยภูมิเช่น โรคอ้วน อาการหยุดหายใจขณะหลับ การตั้งครรภ์ หลอดเลือดเอออร์ตาแคบ (coarctation of the aorta) ยาบางชนิดและสมุนไพร เช่นการบริโภคชะเอมเทศมากเกิน และยาเสพติดบางชนิด
พยาธิสรีรวิทยา
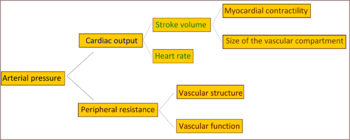
ในผู้ป่วยความดันโลหิตสูงไม่ทราบสาเหตุจะมีความต้านทานการไหลของเลือดในร่างกาย (หรือเรียกว่าแรงต้านส่วนปลายทั้งหมด; total peripheral resistance) สูงขึ้นทำให้ความดันเลือดสูงขึ้น ในขณะที่ปริมาตรเลือดส่งออกจากหัวใจต่อนาที (cardiac output) ยังปกติ มีหลักฐานอธิบายสาเหตุว่าในผู้ที่อายุน้อยบางคนที่มีภาวะก่อนความดันโลหิตสูง (prehypertension) มีปริมาตรเลือดส่งออกจากหัวใจต่อนาทีสูง อัตราหัวใจเต้นสูงขึ้น และแรงต้านส่วนปลายทั้งหมดยังปกติ ซึ่งเรียกว่าภาวะ "hyperkinetic borderline hypertension" เมื่อคนเหล่านี้อายุมากขึ้น ปริมาตรเลือดส่งออกจากหัวใจต่อนาทีจะลดลง และแรงต้านส่วนปลายทั้งหมดเพิ่มขึ้นตามอายุ ซึ่งเป็นลักษณะตรงตามแบบของความดันโลหิตสูงชนิดไม่ทราบสาเหตุดังที่กล่าวข้างต้น แต่กลไกดังกล่าวยังเป็นที่ถกเถียงกันหากจะใช้อธิบายรูปแบบการเกิดความดันโลหิตสูงในผู้ป่วยทุกราย
กลไกของแรงต้านหลอดเลือดส่วนปลายเพิ่มขึ้นที่ทำให้เกิดความดันโลหิตสูง ส่วนใหญ่เกิดจากการตีบแคบลงของหลอดเลือดแดงขนาดเล็กและหลอดเลือดแดงจิ๋ว (arteriole) และอาจมีส่วนจากการลดจำนวนและความหนาแน่นของหลอดเลือดฝอยด้วย ความดันโลหิตสูงยังทำให้ความยืดหยุ่นตาม (compliance) ของหลอดเลือดดำลดลง ซึ่งทำให้เลือดไหลจากหลอดเลือดดำกลับหัวใจมากขึ้น จนเพิ่มการทำงานของหัวใจ (ชนิด preload) เป็นเหตุให้เกิดหัวใจวายช่วงหัวใจคลาย (diastolic dysfunction) ขึ้นในที่สุด แต่ถึงกระนั้นบทบาทของการบีบเส้นเลือดเพิ่มขึ้นมีผลทำให้เกิดความดันโลหิตสูงชนิดไม่ทราบสาเหตุหรือไม่ก็ยังไม่เป็นที่ชัดเจน
ความดันชีพจร (pulse pressure; ผลต่างความดันช่วงหัวใจบีบและคลาย) มักเพิ่มขึ้นในผู้สูงอายุที่มีความดันโลหิตสูง หมายความว่าความดันช่วงหัวใจบีบสูงขึ้นอย่างผิดปกติแต่ความดันช่วงหัวใจคลายอาจปกติหรือต่ำ เรียกภาวะนี้ว่า ความดันโลหิตเฉพาะช่วงหัวใจบีบสูง (isolated systolic hypertension) ผลจากความดันชีพจรที่เพิ่มขึ้นดังกล่าวอธิบายจากความแข็งของหลอดเลือดแดง (arterial stiffness) ที่มักสัมพันธ์กับความชราและอาจแย่ลงได้จากภาวะความดันโลหิตสูง
มีกลไกหลายอย่างที่ถูกเสนอขึ้นเพื่ออธิบายการเพิ่มขึ้นของแรงต้านหลอดเลือดส่วนปลายในภาวะความดันโลหิตสูง ที่พบหลักฐานเกี่ยวข้องมากได้แก่
- การรบกวนการควบคุมเกลือและน้ำของไต โดยเฉพาะความผิดปกติของระบบเรนิน-แองจิโอเทนซินในไต และ/หรือ
- ความผิดปกติของระบบประสาทซิมพาเทติก
กลไกดังกล่าวเชื่อว่าน่าจะเกิดร่วมกัน และเป็นไปได้ที่ทั้งสองกลไกมีผลร่วมกันในผู้ป่วยความดันโลหิตสูงชนิดไม่ทราบสาเหตุส่วนใหญ่ มีการสันนิษฐานว่าการทำงานผิดปกติของเนื้อเยื่อบุโพรงหลอดเลือด (endothelial dysfunction) และการอักเสบของหลอดเลือดอาจมีผลต่อการเพิ่มขึ้นของแรงต้านหลอดเลือดส่วนปลายและความเสียหายของหลอดเลือดในภาวะความดันโลหิตสูง
การวินิจฉัย
| ระบบ | การตรวจทางห้องปฏิบัติการ |
|---|---|
| ไต | การตรวจปัสสาวะ, โปรตีนในปัสสาวะ, BUN และ/หรือครีแอทินิน |
| ต่อมไร้ท่อ | โซเดียมในซีรัม, โพแทสเซียมในซีรัม, แคลเซียมในซีรัม, TSH |
| เมแทบอลิซึม | น้ำตาลในเลือดหลังงดอาหาร, HDL, LDL, และคอเลสเตอรอลทั้งหมด, ไตรกลีเซอไรด์ |
| อื่น ๆ | ฮีมาโทคริต, การตรวจคลื่นไฟฟ้าหัวใจ, และการถ่ายภาพรังสีทรวงอก |
| ที่มา: Harrison's principles of internal medicine และแหล่งอื่น ๆ | |
การวินิจฉัยความดันโลหิตสูงต้องมีภาวะที่ความดันเลือดสูงอย่างต่อเนื่อง โดยทั่วไปต้องวัดความดันเลือดด้วยเครื่องวัดความดันโลหิตได้สูง 3 ครั้งในระยะเวลาห่างกัน 1 เดือน การประเมินผู้ป่วยความดันโลหิตสูงเบื้องต้นต้องมีการซักประวัติและตรวจร่างกายอย่างครบถ้วน เนื่องจากในปัจจุบันมีการใช้เครื่องวัดความดันโลหิตต่อเนื่อง 24 ชั่วโมง (24-hour ambulatory blood pressure monitors; ABPM) และเครื่องวัดความดันโลหิตอัตโนมัติที่บ้าน (home blood pressure machines; HBPM) ทำให้มีการเปลี่ยนแปลงเกณฑ์การวินิจฉัยภาวะความดันโลหิตสูง โดยอุปกรณ์ดังกล่าวมีประโยชน์เพื่อป้องกันการวินิจฉัยผิดจากภาวะความดันโลหิตสูงปลอมเฉพาะเวลาพบบุคลากรทางการแพทย์ (white coat hypertension) เวชปฏิบัติในสหราชอาณาจักรในปัจจุบันอาศัยการอ่านค่าความดันโลหิตจากเครื่องวัดความดันโลหิตต่อเนื่อง หรืออาจใช้การอ่านค่าความดันโลหิตจากเครื่องวัดความดันโลหิตอัตโนมัติที่บ้านเป็นเวลาต่อเนื่องกัน 7 วัน อีกภาวะหนึ่งที่ต้องคำนึงถึงคือภาวะความดันโลหิตสูงเทียมในผู้สูงอายุ (Pseudohypertension in the elderly) เชื่อว่าเกิดจากมีหินปูนเกาะตามหลอดเลือดแดง ทำให้อ่านค่าความดันเลือดจากการวัดได้สูงในขณะที่ความดันที่แท้จริงในหลอดเลือดนั้นปกติ
เมื่อผู้ป่วยได้รับการวินิจฉัยเป็นความดันโลหิตสูง แพทย์จะต้องค้นหาสาเหตุโดยต้องอาศัยปัจจัยเสี่ยงและอาการอื่น ๆ ของผู้ป่วย ความดันโลหิตสูงทุติยภูมิมักพบได้ในเด็กอายุก่อนวัยรุ่น โดยสาเหตุที่พบบ่อยที่สุดคือโรคไต ในขณะที่ความดันโลหิตสูงไม่ทราบสาเหตุหรือแบบปฐมภูมินั้นมักพบในวัยรุ่นและผู้ใหญ่และมักจะมีปัจจัยเสี่ยงหลายอย่าง เช่น โรคอ้วน และมีประวัติครอบครัวเป็นความดันโลหิตสูง การตรวจทางห้องปฏิบัติการเพื่อค้นหาสาเหตุของความดันโลหิตสูงทุติยภูมิ รวมทั้งเพื่อประเมินความเสียหายของอวัยวะต่าง ๆ จากความดันโลหิต เช่น หัวใจ ตา และไต การตรวจเพิ่มเติมสำหรับโรคเบาหวานและระดับไขมันในเลือดสูงเนื่องจากทั้งสองโรคดังกล่าวเป็นปัจจัยเสี่ยงร่วมในการเกิดโรคหัวใจและต้องรับการรักษาหากตรวจพบ
โรคไตอาจเป็นทั้งเหตุหรือผลของความดันโลหิตสูงก็ได้ การประเมินภาวะการทำงานของไตใช้การตรวจระดับครีแอทินินในซีรัม แต่การใช้ค่าครีแอทินินในซีรัมอย่างเดียวอาจทำให้คำนวณค่าอัตราการกรองของโกลเมอรูลัส (glomerular filtration rate) ได้มากเกินไป ในแนวทางเวชปฏิบัติใหม่ ๆ แนะนำให้ใช้สมการคำนวณอัตราการกรองโกลเมอรูลัสโดยประมาณ (estimate glomerular filtration rate (eGFR)) เช่นสูตร Modification of Diet in Renal Disease (MDRD) ดังนี้

ค่า eGFR สามารถบอกค่าการทำงานพื้นฐานของไต เพื่อช่วยเฝ้าระวังผลข้างเคียงของยาต้านความดันโลหิตบางชนิดที่มีผลต่อการทำงานไต นอกจากนี้การตรวจโปรตีนในปัสสาวะยังช่วยประเมินโรคไตได้อีกทางหนึ่ง การตรวจคลื่นไฟฟ้าหัวใจเพื่อประเมินการทำงานของหัวใจในภาวะความดันโลหิตสูงซึ่งอาจพบกล้ามเนื้อหัวใจหนา (หัวใจห้องล่างซ้ายโตเกิน; left ventricular hypertrophy) หรือเพื่อประเมินความผิดปกติของหัวใจที่อาจยังไม่แสดงอาการเช่นกล้ามเนื้อหัวใจขาดเลือดเป็นบริเวณเล็ก การถ่ายภาพรังสีทรวงอกหรือการบันทึกภาพหัวใจด้วยคลื่นเสียงความถี่สูงอาจช่วยประเมินอาการแสดงของกล้ามเนื้อหัวใจโตเกินหรือความเสียหายของหัวใจจากความดันโลหิตสูง
ผู้ใหญ่
| การจำแนกประเภทความดันเลือดโดย JNC7 | ||||
|---|---|---|---|---|
| ประเภท | ความดันช่วงหัวใจบีบ (Systolic pressure; SBP) |
ความดันช่วงหัวใจคลาย (Diastolic pressure; DBP) |
||
|
มม.ปรอท (mmHg) |
กิโลปาสกาล (kPa) |
มม.ปรอท (mmHg) |
กิโลปาสกาล (kPa) |
|
| ปกติ | 90–119 | 12–15.9 | 60–79 | 8.0–10.5 |
| ก่อนความดันโลหิตสูง | 120–139 | 16.0–18.5 | 80–89 | 10.7–11.9 |
| ความดันโลหิตสูงระยะที่ 1 | 140–159 | 18.7–21.2 | 90–99 | 12.0–13.2 |
| ความดันโลหิตสูงระยะที่ 2 | ≥160 | ≥21.3 | ≥100 | ≥13.3 |
|
ความดันโลหิตเฉพาะ ช่วงหัวใจบีบสูง |
≥140 | ≥18.7 | <90 | <12.0 |
| การจำแนกประเภทความดันเลือดโดย ESH-ESC BHS IV และสมาคมความดันโลหิตสูงแห่งประเทศไทย | |||
|---|---|---|---|
| ประเภท | ความดันช่วงหัวใจบีบ (มม.ปรอท) |
ความดันช่วงหัวใจคลาย (มม.ปรอท) |
|
| เหมาะสม | <120 | และ | <80 |
| ปกติ | 120–129 | และ/หรือ | 80–84 |
| ปกติค่อนสูง | 130–139 | และ/หรือ | 85–89 |
| ความดันโลหิตสูงระยะที่ 1 | 140–159 | และ/หรือ | 90-99 |
| ความดันโลหิตสูงระยะที่ 2 | 160-179 | และ/หรือ | 100-109 |
| ความดันโลหิตสูงระยะที่ 3 | ≥180 | และ/หรือ | ≥110 |
|
ความดันโลหิตเฉพาะ ช่วงหัวใจบีบสูง |
≥140 | และ/หรือ | <90 |
ในผู้ใหญ่อายุตั้งแต่ 18 ปีขึ้นไป ความดันโลหิตสูงหมายถึงภาวะที่มีผลการวัดความดันเลือดช่วงหัวใจบีบ และ/หรือความดันเลือดช่วงหัวใจคลาย มากกว่าค่าความดันเลือดปกติอย่างต่อเนื่อง (ในปัจจุบันถือเอาค่าความดันเลือดปกติคือ ความดันเลือดช่วงหัวใจบีบไม่เกิน 139 มิลลิเมตรปรอท และความดันเลือดช่วงหัวใจคลายไม่เกิน 89 มิลลิเมตรปรอท: ดูตาราง — การจำแนกประเภทความดันเลือดโดย JNC7) หากวัดความดันเลือดโดยใช้เครื่องวัดความดันโลหิตต่อเนื่อง 24 ชั่วโมง หรือเครื่องวัดความดันโลหิตอัตโนมัติที่บ้าน ให้ถือเกณฑ์ความดันเลือดช่วงหัวใจบีบที่ตั้งแต่ 135 มิลลิเมตรขึ้นไป หรือความดันเลือดช่วงหัวใจคลายที่ตั้งแต่ 85 มิลลิเมตรปรอทขึ้นไปเป็นภาวะความดันโลหิตสูง
แนวทางการรักษาความดันโลหิตสูงในปัจจุบันจัดกลุ่มผู้ที่มีความดันเลือดสูงแต่ไม่ถึงเกณฑ์เป็นความดันโลหิตสูงเพื่อบอกถึงความเสี่ยงต่อเนื่องในผู้ที่ความดันโลหิตค่อนข้างสูงแต่ยังอยู่ในค่าปกติ โดย JNC7 (ค.ศ. 2003) ใช้คำว่า "ก่อนความดันโลหิตสูง" (prehypertension) ในผู้ที่มีความดันเลือดช่วงหัวใจบีบในช่วง 120-139 มิลลิเมตรปรอท และ/หรือความดันเลือดช่วงหัวใจคลาย 80-89 มิลลิเมตรปรอท ในขณะที่ ESH-ESC Guidelines (ค.ศ. 2007) BHS IV (ค.ศ. 2004) รวมถึงแนวทางการรักษาโดยสมาคมความดันโลหิตสูงแห่งประเทศไทย (พ.ศ. 2555) แบ่งประเภทผู้ที่ความดันเลือดต่ำกว่า 140/90 มิลลิเมตรปรอทตามค่าความดันมากน้อย โดยใช้จัดเป็นกลุ่ม "เหมาะสม" (optimal) "ปกติ" (normal) และ "ปกติค่อนสูง" (high normal) (ดูตาราง — การจำแนกประเภทความดันเลือดโดย ESH-ESC BHS IV และสมาคมความดันโลหิตสูงแห่งประเทศไทย)
ในช่วงความดันโลหิตสูงก็มีการจัดกลุ่มตามความรุนแรงเช่นเดียวกัน โดย JNC7 แยกกลุ่มที่มีความดันโลหิตสูงกว่า 140/90 มิลลิเมตรปรอทออกเป็น "ความดันโลหิตสูงระยะที่ 1" (hypertension stage I) "ความดันโลหิตสูงระยะที่ 2" (hypertension stage II) และ "ความดันโลหิตเฉพาะช่วงหัวใจบีบสูง" (isolated systolic hypertension) ความดันโลหิตเฉพาะช่วงหัวใจบีบสูงหมายถึงผู้ที่มีความดันโลหิตช่วงหัวใจบีบสูงแต่ความดันโลหิตช่วงหัวใจคลายปกติ มักพบในผู้สูงอายุ ในขณะที่ ESH-ESC Guidelines (ค.ศ. 2007) BHS IV (ค.ศ. 2004) และแนวทางการรักษาของประเทศไทย (พ.ศ. 2555) มีการเพิ่มกลุ่ม "ความดันโลหิตสูงระยะที่ 3" หมายถึงผู้ที่มีความดันเลือดช่วงหัวใจบีบมากกว่า 179 มิลลิเมตรปรอท หรือความดันเลือดช่วงหัวใจคลายมากกว่า 109 มิลลิเมตรปรอท ความดันโลหิตสูง "ชนิดดื้อ" (resistant) หมายถึงการใช้ยาไม่สามารถลดความดันเลือดกลับมาอยู่ในระดับปกติได้
เด็ก
ความดันโลหิตสูงในทารกพบได้น้อยมากคือประมาณร้อยละ 0.2-3 ของจำนวนทารกแรกเกิด และการวัดความดันโลหิตมักจะไม่ทำกันเป็นประจำในทารกแรกเกิดที่สุขภาพดี ความดันโลหิตสูงพบได้บ่อยกว่าในทารกที่มีภาวะเสี่ยง การประเมินว่าความดันเลือดนั้นปกติหรือไม่ในของทารกแรกเกิดต้องคำนึงถึงปัจจัยต่าง ๆ อาทิ อายุครรภ์ อายุหลังการปฏิสนธิ และน้ำหนักแรกเกิด
ความดันโลหิตสูงพบได้ค่อนข้างบ่อยในเด็กและวัยรุ่น (2-9% ขึ้นกับอายุ เพศ และเชื้อชาติ) และสัมพันธ์กับปัจจัยเสี่ยงต่อความเจ็บป่วยในระยะยาว ในปัจจุบันแนะนำว่าในเด็กอายุมากกว่า 3 ปีทุกรายควรได้รับตรวจการวัดความดันโลหิตเมื่อมาตรวจรักษาหรือตรวจสุขภาพ แต่หากพบความดันเลือดสูงจะต้องตรวจยืนยันซ้ำก่อนที่จะจำแนกว่าเด็กมีภาวะความดันโลหิตสูง
ในเด็กความดันเลือดจะเพิ่มขึ้นตามอายุ ความดันโลหิตสูงในเด็กหมายถึงการมีค่าเฉลี่ยของความดันขณะหัวใจบีบหรือความดันขณะหัวใจคลายจากการวัดความดันเลือดตั้งแต่สามครั้งขึ้นไป มากกว่าหรือเท่ากับเปอร์เซ็นไทล์ที่ 95 ของความดันโลหิตในอายุ เพศ และความสูงเดียวกัน ส่วนภาวะก่อนความดันโลหิตสูงในเด็กหมายถึงค่าเฉลี่ยของความดันขณะหัวใจบีบหรือความดันขณะหัวใจคลายอยู่ระหว่างเปอร์เซ็นไทล์ที่ 90-95 ของความดันโลหิตในอายุ เพศ และความสูงเดียวกัน ส่วนการวินิจฉัยและจัดจำแนกประเภทในวัยรุ่นให้ใช้เกณฑ์เหมือนกับผู้ใหญ่
การป้องกัน
เนื่องจากภาระโรคจากความดันโลหิตสูงพบมากในผู้ป่วยที่ไม่ทราบว่าเป็นความดันโลหิตสูง ดังนั้นกลยุทธ์ประชากรจึงจำเป็นต้องลดผลที่ตามมาจากความดันโลหิตสูงและลดความจำเป็นในการรักษาด้วยยาลดความดันโลหิต แนะนำให้ลดความดันเลือดด้วยการปรับเปลี่ยนพฤติกรรมก่อนเริ่มการรักษาด้วยยา ทั้งแนวทางเวชปฏิบัติของสมาคมความดันโลหิตสูงสหราชอาณาจักร ค.ศ. 2004 (BHS IV) โปรแกรมการให้การศึกษาผู้ป่วยความดันโลหิตสูงแห่งชาติสหรัฐอเมริกา ค.ศ. 2002 และแนวทางการรักษาของสมาคมความดันโลหิตสูงแห่งประเทศไทย (พ.ศ. 2555) แนะนำให้ปรับเปลี่ยนพฤติกรรมเพื่อป้องกันความดันโลหิตสูงด้วยวิธีดังนี้
- ควบคุมน้ำหนักให้เป็นปกติในผู้ใหญ่ (ให้ดัชนีมวลกายอยู่ที่ 18.5-23 กิโลกรัม/ตารางเมตร)
- จำกัดโซเดียมในอาหารให้น้อยกว่า 100 มิลลิโมลต่อวัน (น้อยกว่า 6 กรัมของโซเดียมคลอไรด์ต่อวัน หรือน้อยกว่า 2.4 กรัมของโซเดียมต่อวัน)
- ออกกำลังกายชนิดแอโรบิกอย่างสม่ำเสมอ เช่นการเดินเร็วๆ อย่างน้อย 30 นาทีต่อวัน เกือบทุกวันในสัปดาห์
- ลดการดื่มแอลกอฮอล์ ไม่เกิน 2 drink/วันในผู้ชาย และไม่เกิน 1 drink/วันในผู้หญิง (1 drink เทียบเท่ากับสุรา (40%) 44 มิลลิลิตร, เบียร์ (5%) 355 มิลลิลิตร หรือไวน์ (12%) 148 มิลลิลิตร)
- รับประทานผักและผลไม้มาก ๆ (อย่างน้อย 5 ส่วนต่อวัน)
การปรับเปลี่ยนพฤติกรรมอย่างมีประสิทธิภาพสามารถลดความดันโลหิตได้เทียบเท่ากับการใช้ยาลดความดันโลหิต การปรับเปลี่ยนพฤติกรรมร่วมกันตั้งแต่สองอย่างขึ้นไปจะยิ่งให้ผลที่ดีมากขึ้น
การรักษา
การปรับเปลี่ยนพฤติกรรม
การรักษาภาวะความดันโลหิตสูงอย่างแรกเริ่มที่การปรับเปลี่ยนพฤติกรรมในลักษณะเดียวกันกับการป้องกันภาวะความดันโลหิตสูง รวมถึงการปรับเปลี่ยนอาหาร การออกกำลังกาย และการลดน้ำหนัก วิธีดังกล่าวพบว่าช่วยลดความดันเลือดในผู้ป่วยได้อย่างมาก การปรับเปลี่ยนพฤติกรรมก็ยังคงแนะนำให้ปฏิบัติร่วมกับการใช้ยาลดความดันโลหิตแม้ว่าความดันเลือดจะสูงจนต้องพิจารณาใช้ยาก็ตาม
การปรับเปลี่ยนอาหารเช่นลดปริมาณเกลือพบว่ามีประโยชน์ จากการศึกษาในระยะยาว (มากกว่า 4 สัปดาห์) ในชาวคอเคเซียนเรื่องการรับประทานอาหารชนิดโซเดียมต่ำพบว่ามีประโยชน์ในการลดความดันเลือดทั้งในผู้ที่มีความดันเลือดปกติและผู้ป่วยความดันโลหิตสูง นอกจากนี้อาหารลดความดันโลหิต (Dietary Approaches to Stop Hypertension; DASH diet) หรืออาหารที่มีถั่ว ธัญพืช ปลา สัตว์ปีก ผักและผลไม้ที่แนะนำโดยสถาบันหัวใจ ปอดและเลือดแห่งชาติสหรัฐอเมริกาช่วยลดความดันเลือดได้ หลักการแล้วคือการลดปริมาณการบริโภคโซเดียม แม้ว่าอาหารดังกล่าวจะมีโพแทสเซียม แมกนีเซียม แคลเซียม หรือโปรตีนมากก็ตาม วิธีอื่น ๆ เพื่อคลายความเครียดทางจิตใจที่โฆษณาว่าช่วยลดความดันโลหิตเช่นการทำสมาธิ เทคนิคคลายความกังวล หรือการป้อนกลับทางชีวภาพ (biofeedback) พบว่ามีประสิทธิผลโดยรวมไม่ดีกว่าการให้สุขศึกษา และหลักฐานที่ยืนยันประสิทธิภาพยังมีคุณภาพต่ำ
การใช้ยา
ยาลดความดันโลหิตมีอยู่หลายกลุ่มที่ใช้ในปัจจุบัน การเลือกสั่งยาลดความดันโลหิตโดยแพทย์ต้องคำนึงถึงความเสี่ยงของโรคหัวใจและหลอดเลือด (รวมทั้งความเสี่ยงของโรคกล้ามเนื้อหัวใจขาดเลือดและโรคหลอดเลือดสมอง) รวมทั้งค่าความดันโลหิตของแต่ละบุคคล เพื่อให้ได้ข้อมูลด้านหัวใจและหลอดเลือดโดยรวมของคนหนึ่ง ๆ หลักฐานไม่สนับสนุนการลดความเสี่ยงการเสียชีวิตหรืออัตราการเกิดภาวะแทรกซ้อนทางสุขภาพด้วยการใช้ยาลดความดันโลหิตในผู้ที่มีความดันโลหิตไม่สูงมาก (ความดันช่วงหัวใจบีบน้อยกว่า 160 มิลลิเมตรปรอท และ/หรือ ความดันช่วงหัวใจคลายน้อยกว่า 100 มิลลิเมตรปรอท) และไม่มีปัญหาสุขภาพอื่นๆ
หากเริ่มการรักษาด้วยยา คณะกรรมการร่วมแห่งชาติว่าด้วยความดันโลหิตสูง (Joint National Committee on High Blood Pressure) หรือ JNC-7 แนะนำว่าแพทย์ไม่ควรเฝ้าติดตามเฉพาะการตอบสนองต่อการรักษาเพียงอย่างเดียวแต่ต้องประเมินอาการไม่พึงประสงค์จากการใช้ยาด้วย การลดความดันเลือดลง 5 มิลลิเมตรปรอทสามารถลดความเสี่ยงของโรคหลอดเลือดสมองได้ร้อยละ 34 ลดความเสี่ยงของโรคหัวใจขาดเลือดได้ร้อยละ 21 และลดโอกาสของภาวะสมองเสื่อม หัวใจล้มเหลว และอัตราตายจากโรคหัวใจหลอดเลือด เป้าหมายของการรักษาควรลดความดันเลือดลงน้อยกว่า 140/90 มิลลิเมตรปรอทในประชากรทั่วไป และควรต่ำกว่านี้ในผู้ที่เป็นเบาหวานหรือโรคไต (ผู้เชี่ยวชาญบางท่านแนะนำให้ลดความดันเลือดลงในระดับต่ำกว่า 120/80 มิลลิเมตรปรอท)
แนวทางการเลือกใช้ยาเพื่อรักษาและวิธีการปรับยาในประชากรกลุ่มต่าง ๆ มีการเปลี่ยนแปลงไปตามระยะเวลาและแตกต่างกันในแต่ละประเทศ ยาที่ควรเลือกใช้เป็นอย่างแรกยังเป็นที่ถกเถียงกัน แนวทางปฏิบัติขององค์กรความร่วมมือคอเครน องค์การอนามัยโลก และสหรัฐอเมริกาแนะนำการใช้ยาขับปัสสาวะกลุ่มไทอะไซด์ (Thiazide) เป็นลำดับแรก ส่วนแนวทางของสหราชอาณาจักรเน้นการใช้ยากลุ่มแคลเซียมแชนแนลบล็อกเกอร์ (Calcium channel blockers; CCB) ในประชากรที่อายุมากกว่า 55 ปี หรือมีเชื้อสายแอฟริกันหรือแคริบเบียน ในขณะที่ในประชากรที่อายุน้อยกว่าแนะนำให้ใช้ยากลุ่มเอซีอีอินฮิบิเตอร์ (Angiotensin converting enzyme inhibitors; ACE-I) ในญี่ปุ่นแนะนำให้เริ่มใช้ยาใดก็ได้ในกลุ่มยา 6 ชนิด ได้แก่ CCB, ACEI/ARB, ไทอะไซด์, บีตาบล็อกเกอร์ (Beta blockers), และแอลฟาบล็อกเกอร์ (Alpha-blockers) ในขณะที่แคนาดาแนะนำให้ใช้เลือกใช้ยาดังกล่าวเช่นกันยกเว้นแอลฟาบล็อกเกอร์
การใช้ยาหลายกลุ่มร่วมกัน
ผู้ป่วยส่วนใหญ่จำเป็นต้องใช้ยามากกว่าหนึ่งกลุ่มเพื่อควบคุมความดันโลหิต แนวทางเวชปฏิบัติของ JNC7 และ ESH-ESC แนะนำให้เริ่มใช้ยาสองกลุ่มหากความดันช่วงหัวใจบีบมากกว่าเป้าหมาย 20 มิลลิเมตรปรอท หรือความดันช่วงหัวใจคลายมากกว่าเป้าหมาย 10 มิลลิเมตรปรอท ยาที่นิยมใช้ร่วมกันได้แก่ ยาต้านระบบเรนิน-แองจิโอเทนซินกับแคลเซียมแชนแนลบล็อกเกอร์ หรือ ยาต้านระบบเรนิน-แองจิโอเทนซินกับยาขับปัสสาวะ ยาที่อาจใช้ร่วมกันได้ ได้แก่ แคลเซียมแชนแนลบล็อกเกอร์กับยาขับปัสสาวะ, บีตาบล็อกเกอร์กับยาขับปัสสาวะ, แคลเซียมแชนแนลบล็อกเกอร์ชนิดไดไฮโดรไพริดีน (dihydropyridine) กับบีตาบล็อกเกอร์, หรือ แคลเซียมแชนแนลบล็อกเกอร์ชนิดไดไฮโดรไพริดีนกับเวราพามิล (verapamil) หรือดิลไทอะเซม (diltiazem) ยากลุ่มที่ไม่ควรใช้ร่วมกันได้แก่ แคลเซียมแชนแนลบล็อกเกอร์ชนิดนอน-ไดไฮโดรไพริดีน (non-dihydropyridine) (เช่นเวราพามิลหรือดิลไทอะเซม) กับบีตาบล็อกเกอร์, ยาต้านระบบเรนิน-แองจิโอเทนซินร่วมกัน (เช่น ยาเอซีอีอินฮิบิเตอร์กับยาแองจิโอเทนซินรีเซพเตอร์บล็อกเกอร์), ยาต้านระบบเรนิน-แองจิโอเทนซินกับบีตาบล็อกเกอร์ และ บีตาบล็อกเกอร์กับยาที่ออกฤทธิ์กับส่วนกลาง ควรหลีกเลี่ยงการใช้ยากลุ่มเอซีอีอินฮิบิเตอร์หรือแองจิโอเทนซินรีเซพเตอร์บล็อกเกอร์ (Angiotensin receptor blocker; ARB) ร่วมกับยาแก้อักเสบชนิดไม่ใช่สเตอรอยด์ (NSAIDs) (เช่นยาต้านอักเสบ ไอบูโปรเฟน) เนื่องจากอาจเพิ่มความเสี่ยงของการเกิดไตวายเฉียบพลันซึ่งรู้จักกันในอุตสาหกรรมสุขภาพในออสเตรเลียในชื่อของ "triple whammy" มีการใช้ยาเม็ดรวมซึ่งประกอบด้วยยาลดความดันสองกลุ่มเพื่อเพิ่มความสะดวกแก่ผู้ป่วย ซึ่งจำกัดไว้พิจารณาใช้เฉพาะเป็นรายๆ ไป
ผู้สูงอายุ
การรักษาความดันโลหิตสูงระดับปานกลางและรุนแรงช่วยลดอัตราเสียชีวิตและลดอัตราเป็นโรคและอัตราตายจากโรคหลอดเลือดหัวใจในผู้ที่อายุตั้งแต่ 60 ปีขึ้นไป การศึกษาในผู้สูงอายุมากกว่า 80 ปียังมีจำกัด แต่ในการทบทวนวรรณกรรมเร็วๆ นี้สรุปว่าการรักษาด้วยยาลดความดันโลหิตช่วยลดอัตราตายและการเป็นโรคหลอดเลือดหัวใจ แต่ไม่ได้ลดอัตราเสียชีวิตโดยรวมอย่างมีนัยสำคัญ เป้าหมายความดันโลหิตที่แนะนำคือน้อยกว่า 140/90 มิลลิเมตรปรอท โดยยากลุ่มแรกที่แนะนำในสหรัฐอเมริกาคือยาขับปัสสาวะกลุ่มไทอะไซด์ และแนวทางเวชปฏิบัติของสหราชอาณาจักรแนะนำให้ใช้ยากลุ่มแคลเซียมแชนแนลบล็อกเกอร์เป็นยากลุ่มแรก โดยมีความดันเลือดเป้าหมายที่ <150/90 มิลลิเมตรปรอทเมื่อพบแพทย์ หรือ <145/85 มิลลิเมตรปรอทเมื่อวัดด้วยเครื่องวัดความดันโลหิตต่อเนื่องหรือเครื่องวัดความดันโลหิตอัตโนมัติที่บ้าน
ความดันโลหิตสูงชนิดดื้อ
ความดันโลหิตสูงชนิดดื้อ (Resistant hypertension) หมายถึงภาวะที่ความดันเลือดสูงเกินเป้าหมายทั้งที่มีการใช้ยาความดันโลหิตสามกลุ่ม แนวทางการรักษาความดันโลหิตสูงชนิดดื้อได้รับการตีพิมพ์ในสหราชอาณาจักร และสหรัฐอเมริกา
ระบาดวิทยา

|
ไม่มีข้อมูล
<110
110-220
220-330
330-440
440-550
550-660 |
660-770
770-880
880-990
990-1100
1100-1600
>1600 |
ในปี พ.ศ. 2543 (ค.ศ. 2000) ประชากรเกือบหนึ่งพันล้านคน หรือราวร้อยละ 26 ของประชากรผู้ใหญ่ในโลกมีภาวะความดันโลหิตสูง โรคนี้พบได้ทั่วไปทั้งในประเทศที่พัฒนาแล้ว (333 ล้านคน) และกำลังพัฒนา (639 ล้านคน) อย่างไรก็ตาม อัตราป่วยมีความแตกต่างกันมากในแต่ละพื้นที่ เช่น มีอัตราป่วยต่ำมากในชนบทของอินเดีย (ชาย 3.4%, หญิง 6.8%) และสูงมากในโปแลนด์ (ชาย 68.9%, หญิง 72.5%)
ใน พ.ศ. 2538 (ค.ศ. 1995) ประมาณการณ์ว่าประชากร 43 ล้านคนในสหรัฐอเมริกามีภาวะความดันโลหิตสูง และกำลังใช้ยาลดความดันโลหิต นับเป็นเกือบร้อยละ 24 ของผู้ใหญ่ในสหรัฐอเมริกาความชุกของความดันโลหิตในสหรัฐอเมริกาเพิ่มขึ้นและถึงร้อยละ 29 ในปี พ.ศ. 2547 (ค.ศ. 2004) ในปี พ.ศ. 2549 (ค.ศ. 2009) ผู้ใหญ่ในสหรัฐอเมริการาว 76 ล้านคนมีภาวะความดันโลหิตสูง (ร้อยละ 34 ของประชากร) และผู้ใหญ่ชาวอเมริกันเชื้อสายแอฟริกันเป็นประชากรที่มีอัตราการเป็นความดันโลหิตสูงสูงที่สุดในโลกที่ร้อยละ 44 ความดันโลหิตสูงพบได้บ่อยในชาวอเมริกันพื้นเมืองและชาวอเมริกันเชื้อสายแอฟริกัน และพบน้อยในชาวผิวขาวและชาวอเมริกันเชื้อสายเม็กซิกัน อัตราเพิ่มขึ้นตามอายุ และพบได้มากในแถบตะวันออกเฉียงใต้ของสหรัฐอเมริกา ความชุกของความดันโลหิตสูงเพิ่มขึ้นในผู้ชายและในประชากรที่สถานะทางสังคมและเศรษฐกิจต่ำ
ในเด็ก
ความชุกของความดันโลหิตสูงในเด็กนั้นเพิ่มขึ้น ความดันโลหิตสูงในเด็ก โดยเฉพาะในวัยก่อนวัยรุ่นมักมีสาเหตุมาจากโรคอื่น นอกจากโรคอ้วนแล้ว โรคไตยังเป็นสาเหตุที่พบบ่อย (ร้อยละ 60-70) ของความดันโลหิตสูงในเด็ก ในวัยรุ่นมักพบความดันโลหิตสูงปฐมภูมิ ประมาณร้อยละ 85-95
พยากรณ์โรค
ความดันโลหิตเป็นปัจจัยเสี่ยงของการเสียชีวิตก่อนวัยอันควรที่สามารถป้องกันได้ที่สำคัญที่สุดทั่วโลก ความดันโลหิตสูงเพิ่มความเสี่ยงของโรคหัวใจขาดเลือดโรคหลอดเลือดสมองโรคของหลอดเลือดส่วนปลาย และโรคของหัวใจและหลอดเลือดอื่น ๆ รวมถึงหัวใจล้มเหลว หลอดเลือดแดงใหญ่เอออร์ตาโป่งพอง โรคหลอดเลือดแดงแข็งทั่วร่างกาย และหลอดเลือดปอดอุดตัน ความดันโลหิตยังเป็นปัจจัยเสี่ยงต่อการรับรู้บกพร่องและภาวะสมองเสื่อม และไตวายเรื้อรัง ภาวะแทรกซ้อนอื่น ๆ ได้แก่ โรคที่จอตาจากความดันโลหิตสูง (hypertensive retinopathy) และโรคไตจากความดันโลหิตสูง (hypertensive nephropathy)
ประวัติศาสตร์
ความเข้าใจระบบไหลเวียนโลหิตในปัจจุบันเริ่มต้นจากการศึกษาของแพทย์ชาวอังกฤษชื่อ วิลเลียม ฮาร์วีย์ (William Harvey; ค.ศ. 1578–1657) ผู้ริเริ่มอธิบายการไหลเวียนเลือดในหนังสือ "De motu cordis" บาทหลวงชาวอังกฤษชื่อสตีเฟน เฮลส์ (Stephen Hales) ได้ตีพิมพ์เรื่องการวัดความดันเลือดเป็นครั้งแรกในปี ค.ศ. 1733 การอธิบายความดันโลหิตสูงเป็นโรคมาจากโทมัส ยัง (Thomas Young) ในปี ค.ศ. 1808 และริชาร์ด ไบรท์ (Richard Bright) ในปี ค.ศ. 1836 คนแรกที่รายงานภาวะความดันโลหิตสูงในผู้ที่ไม่มีโรคไตคือเฟรเดริก อัคบาร์ โมฮาเหม็ด (Frederick Akbar Mahomed; ค.ศ. 1849–1884) อย่างไรก็ตามความดันโลหิตสูงมีความสำคัญทางคลินิกตั้งแต่ ค.ศ. 1896 เมื่อมีการประดิษฐ์เครื่องวัดความดันโลหิตชนิดปลอกแขนโดยชีปีโอเน รีวา-รอชชี (Scipione Riva-Rocci) ในปีดังกล่าว ซึ่งทำให้เริ่มมีการวัดความดันเลือดในคลินิก ในปี ค.ศ. 1905 นีโคไล โครอทคอฟ (Nikolai Korotkoff) ได้พัฒนาเทคนิคการวัดความดันโลหิตโดยการริเริ่มอธิบายเสียงโครอทคอฟ (Korotkoff sounds) ซึ่งเป็นเสียงจากหลอดเลือดแดงที่ได้ยินผ่านเครื่องฟังตรวจขณะที่ลดความดันปลอกแขนของเครื่องวัดความดันโลหิต
ในประวัติศาสตร์ การรักษาโรคที่เรียกว่า "โรคชีพจรแข็ง" (hard pulse disease) คือการลดปริมาณเลือดในร่างกาย โดยการเจาะเลือดออก (bloodletting) หรือการใช้ปลิงดูดเลือด การรักษาด้วยวิธีดังกล่าวได้รับการสนับสนุนจากจักรพรรดิหวงตี้ของจีน ออลัส คอร์นีเลียส เซลซัซ กาเลน และฮิปพอคราทีส ในคริสต์ศตวรรษที่ 19 และ 20 ก่อนที่การรักษาด้วยยาลดความดันโลหิตจะมีประสิทธิภาพ การรักษาความดันโลหิตสูงประกอบด้วย 3 วิธีการ ซึ่งมีผลข้างเคียงมาก ได้แก่ การงดบริโภคโซเดียมอย่างเข้มงวด (เช่นการห้ามบริโภคข้าว) การผ่าตัดเอาระบบประสาทซิมพาเทติกออก (sympathectomy) และการฉีดสารที่ทำให้เกิดไข้เพื่อลดความดันเลือดโดยตรง (pyrogen therapy) สารเคมีชนิดแรกที่ใช้รักษาความดันโลหิตสูงคือโซเดียมไทโอไซยาไนด์ (sodium thiocyanate) ใช้ใน ปี ค.ศ. 1900 แต่มีผลข้างเคียงมากและไม่เป็นที่นิยม สารอื่น ๆ ได้รับการพัฒนาภายหลังช่วงสงครามโลกครั้งที่ 2 สารที่ได้รับความนิยมและมีประสิทธิภาพ เช่น เททระเมทิลแอมโมเนียมคลอไรด์ (tetramethylammonium chloride) และอนุพันธ์ของมัน เช่น เฮกซะเมโทเนียม (hexamethonium), ไฮดราลาซีน (hydralazine) และรีเซอร์พีน (reserpine) (อนุพันธ์จากพืช Rauwolfia serpentina) ความสำเร็จครั้งใหญ่คือการค้นพบยาลดความดันโลหิตที่สามารถรับประทานได้ชนิดแรกคือ คลอโรไทอะไซด์ (chlorothiazide) ในปี ค.ศ. 1958 ซึ่งเป็นยาขับปัสสาวะชนิดไทอะไซด์ที่พัฒนาจากยาปฏิชีวนะซัลฟานิลาไมด์ (sulfanilamide)
สังคมและวัฒนธรรม
ความตระหนัก
องค์การอนามัยโลกระบุว่าความดันโลหิตสูงเป็นสาเหตุสำคัญของอัตราเสียชีวิตจากโรคหลอดเลือดหัวใจ สันนิบาตความดันโลหิตสูงโลก (The World Hypertension League; WHL) องค์การสากลที่ดูแลสมาคมความดันโลหิตสูงแห่งชาติ 85 สมาคม ระบุว่ามากกว่าครึ่งหนึ่งของผู้ป่วยความดันโลหิตสูงทั่วโลกไม่ตระหนักถึงความเจ็บป่วยของตนเอง เพื่อตระหนักถึงปัญหาดังกล่าว WHL ได้ริเริ่มการรณรงค์เรื่องความดันโลหิตสูงในปี พ.ศ. 2548 (ค.ศ. 2005) และกำหนดให้วันที่ 17 พฤษภาคมในทุกปีเป็นวันความดันโลหิตสูงโลก ในช่วงสามปีที่ผ่านมามีสมาคมความดันโลหิตสูงในแต่ละชาติเข้าร่วมวันความดันโลหิตสูงโลกเพิ่มขึ้น และมีกิจกรรมและนวัตกรรมเพื่อประชาสัมพันธ์ต่อสาธารณชน ในปี พ.ศ. 2550 มีชาติสมาชิก 47 ชาติเข้าร่วมวันความดันโลหิตสูงโลก ในระหว่างสัปดาห์ของวันความดันโลหิตสูงโลก ในประเทศสมาชิกร่วมกับรัฐบาลท้องถื่น สมาคมวิชาชีพ องค์การนอกภาครัฐ และภาคเอกชนได้รณรงค์ถึงความตระหนักเรื่องความดันโลหิตสูงผ่านทางสื่อต่างๆ และการเดินรณรงค์ การใช้สื่อมวลชนเช่นอินเทอร์เน็ตและโทรทัศน์ทำให้เข้าถึงผู้คน 250 ล้านคน ผลจากการรณรงค์สันนิบาตความดันโลหิตสูงโลกเชื่อมั่นว่าผู้คน 1.5 พันล้านคนที่มีภาวะความดันโลหิตสูงจะได้เกิดความตระหนักขึ้น
เศรษฐกิจ
ความดันโลหิตสูงเป็นโรคเรื้อรังที่พบบ่อยที่สุดที่มาตรวจในสถานพยาบาลปฐมภูมิในสหรัฐอเมริกา สมาคมโรคหัวใจสหรัฐอเมริกาประมาณว่าค่าใช้จ่ายทั้งทางตรงและทางอ้อมในการรักษาความดันโลหิตสูงในปี พ.ศ. 2553 อยู่ที่ 76.6 พันล้านดอลลาร์สหรัฐ ในสหรัฐอเมริกา ราวร้อยละ 80 ของผู้ป่วยความดันโลหิตสูงมีความตระหนักในโรคของตนเอง ร้อยละ 71 ใช้ยาลดความดันโลหิต แต่ร้อยละ 48 เท่านั้นที่ตระหนักว่าภาวะความดันโลหิตสูงของตนเองได้รับการรักษาอย่างเพียงพอ อุปสรรคของการรักษาความดันโลหิตอย่างเพียงพอคือความบกพร่องจากการวินิจฉัย การรักษา และ/หรือการควบคุมความดันโลหิต บุคลากรทางการแพทย์เผชิญกับอุปสรรคมากมายที่จะควบคุมความดันเลือดให้อยู่ในเป้าหมาย รวมทั้งการใช้ยาหลายชนิดเพื่อให้ความดันโลหิตถึงเป้าหมาย ผู้ป่วยก็ต้องเผชิญกับความท้าทายในการใช้ยาสม่ำเสมอตามเวลาและการปรับเปลี่ยนวิถีชีวิตให้เหมาะสม ถึงกระนั้นการให้ความดันเลือดลดถึงเป้าหมายนั้นเป็นไปได้ และที่สำคัญการลดความดันโลหิตช่วยลดอัตราตายจากโรคหัวใจ โรคหลอดเลือดสมอง โรคความเสื่อมอื่นๆ และลดค่าใช้จ่ายที่อาจตามมาจากการรักษาโรคอย่างมีนัยสำคัญ
แหล่งข้อมูลอื่น
| การจำแนกโรค | |
|---|---|
| ทรัพยากรภายนอก |
|
คอมมอนส์ มีภาพและสื่อเกี่ยวกับ: ความดันโลหิตสูง |
- แนวทางการรักษาโรคความดันโลหิตสูง โดย นพ.สุรเกียรติ อาชานานุภาพ
- ความดันโลหิตสูง ที่เว็บไซต์ Curlie
- สมาคมความดันโลหิตสูงแห่งประเทศไทย
- แนวทางการรักษาโรคความดันโลหิตสูง ในเวชปฏิบัติทั่วไป โดยสมาคมความดันโลหิตสูงแห่งประเทศไทย (ฉบับปรับปรุง 2558)
|
หลอดเลือดแดง หลอดเลือดแดงย่อย และหลอดเลือดฝอย |
|
||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| หลอดเลือดดำ |
|
||||||||||||||||
| Arteries or veins | |||||||||||||||||
| ความดันเลือด |
|
||||||||||||||||
| |||||||||||||||||