
ชีววิทยาของความซึมเศร้า
งานศึกษาทางวิทยาศาสตร์พบว่า บริเวณสมองเป็นจำนวนมากทำงานเปลี่ยนไปในคนไข้โรคซึมเศร้า ซึ่งให้กำลังใจแก่ผู้สนับสนุนทฤษฎีหลายอย่างที่พยายามกำหนดเหตุทางชีวภาพ-เคมีของโรค เปรียบเทียบกับทฤษฎีที่เน้นเหตุทางจิตหรือทางสถานการณ์ มีทฤษฎีหลายอย่างในเรื่องเหตุทางชีววิทยาของโรคซึมเศร้าที่ได้รับการเสนอ และที่เด่นที่สุดมีการวิจัยมากที่สุดก็คือสมมติฐานโมโนอะมีน (monoamine hypothesis)
ปัจจัยทางพันธุกรรม
โดยเปรียบเทียบกับความผิดปกติทางจิตเวชอื่น ๆ เช่นออทิซึมและโรคจิตเภท ปัจจัยทางพันธุกรรมของโรคซึมเศร้ายากกว่าที่จะกำหนด ในปี พ.ศ. 2546 วารสาร Science ตีพิมพ์งานทรงอิทธิพล ที่พบว่า ปฏิสัมพันธ์ระหว่างยีน-สิ่งแวดล้อม (GxE) อาจจะอธิบายได้ว่า ทำไมความเครียดในชีวิตจึงเป็นตัวพยากรณ์คราวซึมเศร้า (depressive episode) ในบางบุคคล แต่ไม่ใช่ทุกคน คือ จะขึ้นอยู่กับความแตกต่างของอัลลีลในบริเวณยีน serotonin-transporter-linked promoter region (5-HTTLPR) ต่อมาในปี 2548 ผลงานก็ทำซ้ำได้โดยนักวิจัยอีกกลุ่มหนึ่ง เพิ่มความหวังให้กับนักวิชาการทางพันธุศาสตร์จิตเวช โดยปี 2550 มีงานที่ทำซ้ำได้ 11 งาน ทำซ้ำบางส่วนได้ 3 งาน และทำไม่ได้ 3 งานเกี่ยวกับทฤษฎี GxE แต่ว่า งานที่ใหญ่ที่สุดสองงาน (2548, 2549) พบผลว่างงานวิเคราะห์อภิมาน 2 งานปี 2552 ก็พบผลว่างเช่นกัน โดยงานหนึ่งศึกษางาน 14 งาน และอีกงานหนึ่งเพียง 5 งาน เพราะมีเกณฑ์เลือกงานที่แตกต่างกันงานทบทวนวรรณกรรมปี 2553 พบงานที่ทำซ้ำได้ 17 งาน ทำซ้ำเป็นบางส่วนได้ 8 งาน (คือมีปฏิสัมพันธ์เฉพาะในหญิงเท่านั้น หรือมีปฏิสัมพันธ์กับความทุกข์ยากอย่างเดียวจากบรรดาหลายอย่าง) และทำซ้ำไม่ได้ 9 งาน (คือไม่พบปฏิสัมพันธ์ หรือพบปฏิสัมพันธ์ในทางตรงกันข้าม) และยังพบความสัมพันธ์เป็นระบบระหว่างวิธีที่ใช้วัดความทุกข์ยากทางสิ่งแวดล้อมกับผลที่ได้ คือ งานที่ใช้วิธีวัดที่เป็นกลาง (เป็นปรวิสัย) หรือใช้การสัมภาษณ์ตามกรอบเพื่อประเมินความเครียด จะได้ผลซ้ำเหตุ GxE ทั้งหมดหรือบางส่วน เทียบกับงานที่ทำซ้ำไม่ได้ที่อาศัยการวัดความทุกข์ยากแบบรายงานเองแบบสั้น ๆ และยังพบอีกด้วยว่า งานวิเคราะห์อภิมานปี 2552 ทั้งสองงานมีความเอนเอียงอย่างสำคัญไปทางงานที่ได้ผลว่าง
สมมติฐานเกี่ยวกับอิทธิพลของยีนอีกอย่างก็คือ Brain-derived neurotrophic factor polymorphisms (ภาวะพหุสัณฐานของยีนปัจจัยบำรุงสมองที่ย่อว่า BDNF) แต่การทำซ้ำมีผลไม่ชัดเจนและไม่เพียงพอที่จะทำงานวิเคราะห์อภิมานโดยปี 2548 ยังมีงานที่แสดงความสัมพันธ์ระหว่าง BDNF กับพฤติกรรมฆ่าตัวตายอีกด้วย แต่ว่า ผลที่ได้จากงานศึกษา GxE แสดงว่า แบบจำลองโรคซึมเศร้าของทฤษฎีนี้ง่ายเกินไป งานปี 2551 พบปฏิสัมพันธ์แบบ biological epistasis ระหว่างยีน BDNF และ SLC6A4 (ที่เข้ารหัสโปรตีน serotonin transporter) คือ อัลลีล Val66Met ของ BDNF ซึ่งพยากรณ์ว่ามีผลลดระดับการตอบสนองต่อเซโรโทนิน กลับพบว่ามีผลแบบป้องกันสำหรับบุคคลที่มีอัลลีล 5-HTTLPR ของ SLC6A4 แบบสั้น ที่ถ้าไม่มี Val66Met แล้ว เชื่อว่าทำให้บุคคลเสี่ยงต่อคราวซึมเศร้าหลังเหตุการณ์เครียด ดังนั้น การรับส่งสัญญาณระหว่างเซลล์ที่อำนวยโดยโปรตีน BDNF ที่เป็นการรับส่งสัญญาณซึ่งมีส่วนในการตอบสนองแบบเปลี่ยนสภาพทางประสาท (neuroplastic response) ต่อความเครียดและยาแก้ซึมเศร้า ยังได้รับอิทธิพลจากปัจจัยทางพันธุกรรมและสิ่งแวดล้อมอื่น ๆ
งานใหญ่ที่สุดโดยปี 2556 ที่ศึกษาจีโนมทั้งหมดในเค้ส 9,000 ราย ก็ยังไม่สามารถกำหนดเหตุทางพันธุกรรมแบบมองจีโนมทั้งหมดของโรคซึมเศร้าได้ แต่งานปี 2558 ได้กำหนดรูปแปรสองแบบในระดับจีโนม ที่สัมพันธ์กับโรคซึมเศร้า งานนี้ทำกับหญิงจีนชาวฮั่น ที่พบความแตกต่างของยีนในบริเวณ intron ใกล้ ๆ กับ SIRT1 และ LHPP
จังหวะรอบวัน
ความซึมเศร้าอาจจะสัมพันธ์กับความผิดปกติของจังหวะรอบวัน (circadian rhythm) หรือระบบที่เรียกว่า นาฬิกาชีวภาพ ยกตัวอย่างเช่น ช่วงการนอนที่ตาเคลื่อนไหวอย่างรวดเร็ว (REM Sleep) ซึ่งเป็นระยะการนอนที่ฝัน อาจจะเกิดเร็วและรุนแรงสำหรับคนซึมเศร้า เพราะว่า การนอนในช่วงนี้อาศัยระดับเซโรโทนินที่ลดลงในก้านสมอง (ซึ่งสันนิษฐานว่าคนซึมเศร้ามี) ซึ่งจะเปลี่ยนสภาพเพราะสารประกอบบางอย่าง เช่น ยาแก้ซึมเศร้า ที่เพิ่มระดับเซโรโทนินในโครงสร้างของก้านสมอง โดยทั่วไปแล้ว ระบบสมองแบบเซโรโทนินจะทำงานน้อยที่สุดเมื่อหลับและมากที่สุดเมื่อตื่น การตื่นเป็นระยะเวลานานเนื่องจากภาวะขาดการนอนหลับ จะกระตุ้นให้เซลล์ประสาทแบบเซโรโทนินทำงาน ซึ่งมีผลคล้ายกับผลรักษาของยาแก้ซึมเศร้า เช่นแบบ selective serotonin reuptake inhibitor (SSRI) ดังนั้น คนซึมเศร้าอาจมีอารมณ์ดีขึ้นหลังจากอดนอนคืนหนึ่ง SSRI อาจมีผลรักษาเพราะทำให้มีการสื่อประสาทมากขึ้นในสมองส่วนกลางที่ใช้เซโรโทนิน ซึ่งเป็นระบบเดียวกันที่มีผลต่อวงจรการหลับการตื่น
งานวิจัยเกี่ยวกับผลการบำบัดด้วยแสงต่อ seasonal affective disorder (ความผิดปกติทางอารมณ์ตามฤดู) แสดงว่า การขาดแสงสัมพันธ์กับการทำงานที่น้อยลงในระบบประสาทที่ใช้เซโรโทนินและกับความผิดปกติในวงจรการนอนหลับ โดยเฉพาะที่พบในโรคนอนไม่หลับ การให้แสงมีเป้าหมายที่ระบบสมองที่ใช้เซโรโทนินเช่นกัน ดังนั้น จึงเป็นหลักฐานอีกอย่างหนึ่งสำหรับบทบาทสำคัญที่ระบบนี้อาจมีส่วนในโรคซึมเศร้า ทั้งการให้อดนอนและการบำบัดด้วยแสงทั้งสองมีเป้าที่ระบบสื่อประสาทและบริเวณสมองเช่นเดียวกับยาแก้ซึมเศร้า และปัจจุบันทั้งสองใช้เพื่อบำบัดโรคซึมเศร้า การบำบัดด้วยแสง การให้อดนอน และการเปลี่ยนเวลานอน (sleep phase advance therapy) ปัจจุบันใช้รวมกันเพื่อระงับอย่างรวดเร็วซึ่งความซึมเศร้าแบบรุนแรงของคนไข้ที่เข้าโรงพยาบาล
โมโนอะมีน
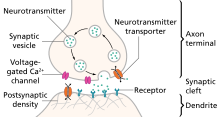
โมโนอะมีนเป็นกลุ่มสารสื่อประสาทและสารควบคุมประสาท (neuromodulator) ที่รวมทั้งเซโรโทนิน โดพามีน นอร์เอพิเนฟริน และอีพิเนฟรินยาแก้ซึมเศร้าจำนวนมากเพิ่มระดับสารสื่อประสาทเซโรโทนินในไซแนปส์ แต่ก็อาจจะเพิ่มระดับของสารสื่อประสาทอีกสองอย่างคือ นอร์เอพิเนฟรินและโดพามีนด้วย สังเกตการณ์ของประสิทธิผลนี้นำไปสู่สมมติฐานโมโนอะมีนของโรคซึมเศร้า ซึ่งสันนิษฐานว่า การขาดสารสื่อประสาทบางอย่างมีผลต่อลักษณะโรคซึมเศร้าที่สัมพันธ์กัน คือ "นอร์เอพิเนฟรินอาจสัมพันธ์กับความตื่นตัวและความกระปรี้กระเปร่า รวมทั้งความวิตกกังวล ความใส่ใจ และความสนใจในชีวิต (การขาด) เซโรโทนินอาจสัมพันธ์กับความวิตกกังวล ความหมกมุ่น และการควบคุมใจไม่ได้ (compulsion) และโดพามีนอาจสัมพันธ์กับความใส่ใจ แรงจูงใจ ความรื่นเริงใจ และความพอใจ รวมทั้งความสนใจในชีวิต" ผู้สนับสนุนทฤษฎีนี้แนะนำให้ใช้ยาแก้ซึมเศร้าที่มีฤทธิ์ต่อระบบที่แสดงอาการมากที่สุด คือ คนไข้ที่วิตกกังวลและขัดเคือง ควรใช้ยาแบบ Selective serotonin reuptake inhibitor (SSRI) หรือ norepinephrine reuptake inhibitor และที่ไม่กระปรี้กระเปร่าหรือไม่ยินดีพอใจในชีวิต ควรจะได้ยาที่เพิ่มนอร์เอพิเนฟรินหรือโดพามีน

โดยเข้ากับสมมติฐานโมโนอะมิน งานศึกษาตามยาวพบว่ายีน serotonin transporter (5-HTT) มีผลต่อระดับที่เหตุการณ์เครียดในชีวิตสามารถพยากรณ์ความซึมเศร้า โดยเฉพาะก็คือ ความซึมเศร้าดูจะมีโอกาสเกิดสูงขึ้นหลังเหตุการณ์เครียด แต่จะสูงกว่าสำหรับคนที่มีอัลลีลของยีน 5-HTT แบบสั้น 1 อัลลีลหรือทั้งสอง นอกจากนั้นแล้ว เซโรโทนินยังอาจช่วบควบคุมระบบสื่อประสาทแบบอื่น ๆ และการทำงานที่ลดลงของเซโรโทนินอาจจะปล่อยให้ระบบอื่น ๆ ทำงานอย่างผิดปกติและอย่างผิดพลาด ลักษณะต่าง ๆ ของโรคซึมเศร้าอาจเป็นปฏิสัมพันธ์ระหว่างระบบเหล่านี้ที่ทำงานผิดปกติ
ส่วนทฤษฎีแขนงของสมมติฐานโมโนอะมีนเสนอว่า เอนไซม์ monoamine oxidase A (MAO-A) ที่ช่วยสลายโมโนอะมีนอาจจะทำงานมากเกินไปในคนซึมเศร้า ซึ่งทำให้โมโนอะมีนอยู่ในระดับต่ำเกินไป เป็นสมมติฐานที่มีหลักฐานจากงานที่สร้างภาพสมองโดยใช้ PET ซึ่งพบการทำงานในระดับสูงของ MAO-A ในคนซึมเศร้า ส่วนงานศึกษาทางพันธุกรรมพบว่า ความต่าง ๆ ของยีนที่มีผลต่อเอนไซม์ MAO-A ไม่สัมพันธ์อย่างสม่ำเสมอกับโรคซึมเศร้า และพบผลคัดค้านข้อสมมุติของสมมติฐานโมโนอะมีน คือ ระดับการทำงานที่ต่ำลงของเอนไซม์กลับสัมพันธ์กับอาการซึมเศร้าในผู้เยาว์ ซึ่งพบในผู้เยาว์ที่ถูกทารุณ ซึ่งแสดงว่าทั้งปัจจัยทางชีวภาพ (คือ ยีนเกี่ยวกับ MAO) และทางจิตวิทยา (การถูกทารุณกรรม) มีผลสำคัญต่อโรคซึมเศร้า นอกจากนั้นแล้ว มีหลักฐานบางอย่างที่แสดงว่า ปัญหาการแปลข้อมูลของเครือข่ายประสาทเป็นเหตุของโรคซึมเศร้า ไม่ใช่ความเปลี่ยนแปลงของความสมดุลทางเคมี
ตั้งแต่คริสต์ทศวรรษ 1990 งานวิจัยได้พบข้อจำกัดหลายอย่างของสมมติฐานโมโนอะมีน ซึ่งเป็นเรื่องที่ถูกวิพากษ์วิจารณ์ในวงการจิตแพทย์ อย่างหนึ่งก็คือ การทำงานผิดพลาดของระบบประสาทแบบเซโรโทนินไม่สามารถเป็นเหตุเดียวของความซึมเศร้า เพราะว่า ยาแก้ซึมเศร้าปกติจะปรับให้เซโรโทนินกลับสู่ระดับปกติอย่างรวดเร็วมาก แต่ว่า บ่อยครั้งกลับใช้เวลาอย่างน้อย 2-4 สัปดาห์ก่อนที่อารมณ์ของคนไข้จะดีขึ้นอย่างสำคัญ การตรวจสอบอย่างเข้มข้นล้มเหลวที่จะพบหลักฐานที่น่าเชื่อถือเกี่ยวกับการทำงานผิดปกติในระบบประสาทแบบเซโรโทนินใดระบบหนึ่งโดยเฉพาะสำหรับคนไข้โรคซึมเศร้า (MDD) นอกจากนั้นแล้ว ยังมียาแก้ซึมเศร้าที่ได้ผลแม้ไม่ได้ออกฤทธิ์ผ่านระบบเซโรโทนิน เช่น tianeptine และ opipramol การทดลองยาที่ลดระดับโมโนอะมีนแสดงว่า มันไม่ได้ก่อความซึมเศร้าในคนปกติ และก็ไม่ได้ทำอาการคนไข้ซึมเศร้าให้แย่ลง และถึงแม้ว่าจะมีความจำกัดเยี่ยงนี้ สมมติฐานนี้มักจะใช้อธิบายโรคให้สาธารณชนแบบง่าย ๆ เกินไป
บริเวณสมอง
งานวิจัยในสมองคนซึมเศร้ามักจะแสดงรูปแบบปฏิสัมพันธ์ที่มีปัญหาระหว่างเขตต่าง ๆ หลายเขตในสมอง และงานวิจัยที่พยายามเข้าใจชีววิทยาของโรคซึมเศร้าได้กำหนดบริเวณสมองหลายเขตที่มีส่วน
Raphe nuclei
แหล่งกำเนิดเดียวของเซโรโทนินในสมองก็คือ raphe nuclei ซึ่งเป็นนิวเคลียสของเซลล์ประสาทที่ตอนบนของก้านสมอง โดยอยู่ที่ mid-line ของสมอง มีหลักฐานว่า มีประสาทพยาธิสภาพใน rostral raphe nuclei ในคนไข้โรคซึมเศร้า แม้ว่าจะมีขนาดเล็ก raphe nuclei ก็ส่งสัญญาณไปทั่วในสมอง และมีบทบาทในกิจต่าง ๆ มากมาย ยาแก้ซึมเศร้าโดยมากออกฤทธิ์กับระบบเซโรโทนิน
Suprachiasmatic nucleus (SCN)
suprachiasmatic nucleus (SCN) เป็นศูนย์ควบคุมนาฬิกาชีวภาพของร่างกาย โดยมีเซลล์ประสาทที่ทำงานเพิ่มและลดลงตลอดทั้งวัน สัญญาณจาก SCN ควบคุมวงจรการตื่นการหลับและจังหวะทางชีวภาพอื่น ๆ เช่น การขึ้น ๆ ลง ๆ ของอุณหภูมิร่างกาย ปัญหาในวงจรเหล่านี้เป็นอาการที่คงเส้นคงวาของโรคซึมเศร้า โดยเฉพาะโรคประเภท melancholic รูปแบบบคลาสสิกของคนซึมเศร้าก็คือมีปัญหาในการนอนหลับตอนกลางคืน แล้วตื่นขึ้นราว ๆ ตีสาม การตื่นขึ้นมักจะนำด้วยการเพิ่มขึ้นของอุณหภูมิร่างกาย ซึ่งปกติจะไม่เกิดขึ้นจนกว่าอีกหลายชั่วโมงต่อมา เป็นเรื่องปกติที่ยาแก้ซึมเศร้าจะช่วยให้กลับไปสู่รูปแบบการนอนปกติก่อนที่จะช่วยปรับอารมณ์ ถ้าการนอนหลับที่ดีไม่กลับคืนมา นี่เป็นอาการที่ส่องว่า การรักษาจะไม่ได้ผล และโดยกลับกัน การหยุดชะงักของการนอนเยี่ยงนี้บ่อยครั้งเป็นอาการแรกว่าโรคกำลังจะกลับมา
มีการทำงานร่วมกันอย่างสำคัญระหว่าง Raphe nuclei และ SCN คือ ในด้านหนึ่ง Raphe nuclei ส่งสัญญาณแบบเซโรโทนินไปให้ SCN ในงานศึกษาในสัตว์ การส่งสัญญาณแนวนี้มีผลควบคุมความสามารถใช้แสงรีเซ็ตนาฬิกาทางชีวภาพ คือ ยิ่งมีเซโรโทนินมากเท่าไร ผลของแสงก็มีกำลังยิ่งเท่านั้น และในด้านตรงกันข้าม นาฬิกาทางชีวภาพก็มีอิทธิพลอย่างยิ่งต่อ Raphe nuclei คือ ในช่วงนอนหลับ ระดับเซโรโทนินจะลดลง และเกือบจะไม่มีเหลือในช่วงการนอนหลับที่ตาเคลื่อนไหวเร็ว (REM) ให้สังเกตว่า คนซึมเศร้ามีการนอนแบบ REM เกิดขึ้นเร็วมาก เทียบกับคนปกติที่มันจะไม่มีอิทธิพลมากจนกระทั่งชั่วโมงท้าย ๆ คือในตอนเช้า ๆ ยาแก้ซึมเศร้ามีผลระงับการนอนแบบ REM
Ventral tegmental area (VTA)
ventral tegmental area (ตัวย่อ VTA) เป็นสมองส่วนกลางส่วนฐาน (basal midbrain) ที่ขาดไม่ได้ในระบบรางวัลของสมอง VTA ส่งสัญญาณประสาทไปยัง nucleus accumbens (ตัวย่อ NAcc) โดยใช้สารสื่อประสาทโดพามีน ยาที่ทำให้ติดมักจะเพิ่มผลของโดพามีนในระบบนี้ เทียบกับยาที่ต้านผลโดพามีนซึ่งจะก่อภาวะสิ้นยินดีเหมือนอย่างที่พบในคนซึมเศร้า ยาเพิ่มโดพามีนเช่น โคเคน บ่อยครั้งจะบรรเทาภาวะสิ้นยินดีในโรคซึมเศร้า แต่มีผลตราบที่ยายังอยู่ในร่างกายเท่านั้น ดังนั้น ยาเพียงช่วยบรรเทาอาการแต่ไม่ได้ช่วยรักษาโรค
Nucleus accumbens (NAcc)
การมีปัจจัยทางความเครียดที่เลี่ยงไม่ได้ต่าง ๆ เป็นระยะยาวนานจะลดการปล่อยโดพามีนใน Nucleus accumbens shell ดังที่พบในการบังคับให้หนูว่ายน้ำ ซึ่งเป็นแบบจำลองความซึมเศร้าในสัตว์
Anterior cingulate cortex (ACC)
Anterior cingulate cortex (ACC) เป็นเขตในสมองที่ทำงานเมื่อเกิดประสบการณ์ลบหลายอย่าง และแสดงการทำงานในคนซึมเศร้าที่สูงกว่าคนปกติ บทบาทของ ACC ยังเป็นเรื่องไม่ยุติ แต่ข้อเสนออย่างหนึ่งก็คือมันช่วยอำนวยการประสบความทุกข์แบบรู้ตัว หลายทศวรรษก่อน มีการทดลองตัด ACC เพื่อพยายามบรรเทาความเจ็บปวดที่รับไม่ได้ของคนไข้ระยะสุดท้าย คนไข้เหล่านี้รายงานว่าหลังจากผ่าตัด ตนก็ยังรู้สึกเจ็บปวดทางกาย แต่ไม่รู้สึกทำให้เครียดต่อไป (ผลของเฮโรอีนและมอร์ฟีนบางครั้งก็กล่าวอย่างคล้าย ๆ กัน) เมื่อไม่นานมานี้ มีการทดลองทางคลินิกโดยวิธี deep brain stimulation (การกระตุ้นสมองระดับลึก ตัวย่อ DPS) ที่ใช้อิเล็กโทรดส่งสัญญาณไฟฟ้าเพื่อระงับการทำงานของ ACC ในคนไข้ที่ซึมเศร้าอย่างรุนแรง แม้ว่าจะไม่ได้ผลในทุกเค้ส แต่คนไข้บางคนได้ผลที่ชัดเจนโดยมีอารมณ์ดีขึ้นทันทีหลังจากที่ทำการกระตุ้น
Subgenual cingulate
งานวิจัยปี 2543 พบว่า บริเวณบรอดมันน์ 25 หรือที่รู้จักอีกอย่างว่า Subgenual cingulate มีเมแทบอลิซึมสูงกว่าปกติในคนไข้ซึมเศร้าที่ดื้อการรักษา (treatment-resistant depression) บริเวณนี้มากไปด้วยโปรตีน serotonin transporter ซึ่งพิจารณาว่าเป็นตัวควบคุมเครือข่ายประสาทขนาดใหญ่ที่รวมเขตสมองเช่น ไฮโปทาลามัสและก้านสมอง ซึ่งมีอิทธิพลต่อการเปลี่ยนความอยากอาหารและการนอนหลับ, อะมิกดะลาและ Insular cortex ซึ่งมีผลต่ออารมณ์และความวิตกกังวล, ฮิปโปแคมปัส ซึ่งมีบทบาทสำคัญต่อความจำ, และบางส่วนของสมองกลีบหน้า ซึ่งมีหน้าที่เกี่ยวกับกับความภูมิใจในตนเอง (self-esteem) ปัญหาต่อบริเวณนี้หรือแม้แต่บริเวณที่น้อยกว่านี้มีส่วนในความซึมเศร้า การกระตุ้นสมองระดับลึกบริเวณนี้มีผลลดการทำงานเกินผิดปกติ และช่วยบรรเทาความซึมเศร้าในคนไข้ที่ไม่สามารถรักษาด้วยยาแก้ซึมเศร้า
แกนไฮโปทาลามัส-พิทูอิทารี-อะดรีนัล (HPA)
แกนไฮโปทาลามัส-พิทูอิทารี-อะดรีนัล (HPA) เป็นโครงสร้างระบบต่อมไร้ท่อแบบเป็นลูกโซ่ที่ทำงานเป็นปฏิกิริยาต่อตัวก่อความเครียดหลายรูปแบบ ซึ่งบ่อยครั้งทำงานเพิ่มขึ้นในคนซึมเศร้า โดยมีอะมิกดะลาเป็นตัวควบคุมแบบเร้าและฮิปโปแคมปัสเป็นตัวควบคุมแบบยับยั้ง งานศึกษาโดยการสร้างภาพประสาท (neuroimaging) แสดงว่า อะมิกดะลาและฮิปโปแคมปัสมีส่วนเกี่ยวข้องกับความผิดปกติทางอารมณ์ (mood disorder) คือ ในคนไข้ พบว่าอะมิกดะลาใหญ่ขึ้นโดยมีการทำงานสูงขึ้นและฮิปโปแคมปัสเล็กลง
การมีความเครียดเรื้อรังหรือโรคซึมเศร้าอาจมีผลทางชีวเคมีเช่นเดียวกัน เช่น การทำงานเรื้อรังของเขต HPA มีผลเป็นการผลิต corticotrophin-releasing hormone (CRH), adreno-corticotrophin hormone (ACTH), และในที่สุดฮอร์โมนความเครียดคือ cortisol โดยฮอร์โมนต่าง ๆ ผลิตในช่วงต่อของการทำงานแบบลูกโซ่ ถ้า cortisol เพิ่มขึ้นอย่างชั่วคราวก็จะมีผลเป็นปฏิกิริยาการตอบสนองโดยสู้หรือหนี โดยระงับภูมิคุ้มกันของร่างกาย เพิ่มแหล่งพลังงานให้ส่วนที่จำเป็น เพิ่มสมรรถภาพการรู้คิด และอาจเพิ่มความมั่นใจ แต่ว่า การเพิ่มขึ้นของ cortisol อย่างเรื้อรังเนื่องจากการทำงานของ HPA ดังที่พบในกลุ่มอาการคุชชิง บ่อยครั้งมีผลเป็นโรคซึมเศร้าและโรคนอนไม่หลับ
แม้ว่าการวัดความผิดปกติในการทำงานของ HPA ยังไม่ไวและจำเพาะพอที่จะใช้วินิจฉัยโรคซึมเศร้า แต่ความผิดปกติในการตอบสนองต่อความเครียดดังว่าอาจเป็นองค์ประกอบสำคัญในคนไข้เป็นจำนวนมาก
ถ้าความซึมเศร้าเรื้อรังเป็นเหตุให้ฮิปโปแคมปัสฝ่อลงดังที่สันนิษฐานด้านบน ปัญหาของโรคอาจจะเป็นเพราะการมีฮอร์โมน cortisol มากเกินไป มีทฤษฎี 2 อย่างที่แสดงกลไกที่อาจเป็นไปได้คือ ทฤษฎีแรกเสนอว่า ระดับ cortisol ซึ่งเป็น glucocorticoid ประเภท ที่มากเกินอย่างสม่ำเสมอทำให้เกิดพิษต่อนิวรอนที่พัฒนาสมบูรณ์แล้ว ส่วนทฤษฎีที่สองเสนอว่า ระดับ cortisol ที่มากเกินหรือเหตุอื่น ๆ จากความเครียดขัดขวางกำเนิดเซลล์ประสาทใหม่ (neurogenesis) ทำให้มีเซลล์ใหม่กำเนิดในฮิปโปแคมปัสน้อยลง (ซึ่งปกติเป็นเขตที่รู้ว่ามีเซลล์เกิดใหม่เนื่องจากหน้าที่เกี่ยวกับความจำ) แล้วจึงทำให้ฝ่อ ซึ่งยาแก้ซึมเศร้าสามารถแก้โดยทั้งเพิ่มการผลิตเซลล์ใหม่และลดการหลั่ง cortisol
โพรงสมอง
งานศึกษาหลายงานพบหลักฐานว่าโพรงสมอง (Ventricle) ใหญ่ขึ้นในคนไข้โรคซึมเศร้า โดยเฉพาะโพรงที่สาม สังเกตการณ์นี้ตีความว่าเป็นการเสียเนื้อประสาท (neural tissue) ในเขตต่อจากโพรงสมองที่ใหญ่ขึ้น ซึ่งทำให้เกิดการเสนอว่า cytokine และตัวช่วยอำนวยกระบวนการสมองเสื่อม (neurodegeneration) อื่น ๆ อาจมีบทบาทให้เกิดโรค
สภาพพลาสติกทางประสาทที่เปลี่ยนไป
งานศึกษาเมื่อไม่นานนี้ได้เรียกร้องให้ใส่ใจในบทบาทของการปรับสภาพทางประสาท (neuroplasticity) ที่เปลี่ยนไปในโรคซึมเศร้า งานทบทวนวรรณกรรมหนึ่งพบการประจวบกันของปรากฏการณ์ 3 อย่างคือ
- ความเครียดเรื้อรังจะลดสภาพพลาสติกของทั้งไซแนปส์ (synaptic plasticity) และของเดนไดรต์ (dendritic plasticity)
- คนไข้ซึมเศร้าแสดงหลักฐานว่าสภาพพลาสติกของระบบประสาทเกิดพิการ (คือ เดนไดรต์ ทั้งสั้นลงและซับซ้อนน้อยลง)
- ยาแก้ซึมเศร้าเพิ่มสภาพพลาสติกของระบบประสาททั้งในระดับโมเลกุลและระดับเดนไดรต์
ข้อสรุปก็คือ สภาพพลาสติกทางประสาทที่ขัดข้องเป็นเหตุอย่างหนึ่งของโรคซึมเศร้า และสามารถใช้ยาแก้ซึมเศร้าทำให้ฟื้นสภาพได้
ทฤษฎีเครือข่ายทางสมองขนาดใหญ่
แทนที่จะศึกษาบริเวณสมองบริเวณใดบริเวณหนึ่ง การศึกษาเครือข่ายสมองอย่างกว้าง ๆ เป็นอีกวิธีหนึ่งเพื่อเข้าใจความผิดปกติทางจิตเวชและทางประสาท ซึ่งสนับสนุนโดยงานปี 2554 ที่แสดงว่า มีเขตสมองหลายเขตที่เกี่ยวข้องกับความผิดปกติเหล่านี้ การเข้าใจความขัดข้องในเครือข่ายเหล่านี้อาจให้ความรู้สำคัญใหม่ ๆ ต่อการแทรกแซงเพื่อบำบัดความผิดปกติ งานยังเสนอเครือข่ายสมองใหญ่ ๆ 3 เครือข่ายที่สำคัญต่อจิตพยาธิวิทยา
เครือข่าย executive functions
เครือข่าย executive functions เป็นเขตในสมองกลีบหน้าและกลีบข้าง รวมทั้ง dorsolateral prefrontal cortex และ lateral posterior parietal cortex (สมองกลีบข้างส่วนหลังด้านข้าง) เครือข่ายนี้สำคัญมากต่อการทำงานทางการรู้คิด (cognitive function) ในระดับสูง เช่น การดำรงและการใช้ข้อมูลในระบบความจำใช้งาน (working memory) การแก้ปัญหา และการตัดสินใจ ความบกพร่องในเครือข่ายนี้เป็นเรื่องสามัญในความผิดปกติทางจิตเวชและทางประสาทโดยมาก รวมทั้งโรคซึมเศร้า เพราะว่าเครือข่ายนี้ขาดไม่ได้ในชีวิตประจำวัน คนซึมเศร้าจะแสดงความพิการในกิจกรรมพื้นฐานเช่นการสอบหรือการตัดสินใจ
Default mode network
default mode network (เครือข่ายภาวะปริยาย) รวมศูนย์ต่าง ๆ ในสมองเขต prefrontal cortex และ posterior cingulate บวกกับเขตเด่น ๆ ของเครือข่ายใน medial temporal lobe และ angular gyrus เครือข่ายภาวะปริยายจะทำงานเมื่อกำลังใจลอยหรือคิดถึงเหตุการณ์ทางสังคม เปรียบเทียบกับเมื่อกำลังทำงานแบบเฉพาะอื่น ๆ ที่มักใช้ในการศึกษาทางประชานศาสตร์ (เช่น งานให้ใส่ใจง่าย ๆ) ซึ่งเครือข่ายนี้มักจะระงับการทำงาน งานวิจัยแสดงว่า เขตต่าง ๆ ในเครือข่ายนี้ (รวมทั้ง medial prefrontal cortex และ posterior cingulate) ทำงานเมื่อคนซึมเศร้ากำลังครุ่นคิดถึงสถานะตัวเองซ้ำ ๆ ซาก ๆ มากกว่าเมื่อคนปกติครุ่นคิด
คนไข้โรคซึมเศร้ายังแสดงการทำงานเชื่อมกันที่สูงกว่าระหว่าง default mode network กับสมองเขต subgenual cingulate และ ventromedial prefrontal cortex ที่ติด ๆ กัน เทียบกับคนปกติ หรือเทียบกับคนไข้ภาวะสมองเสื่อมหรือออทิซึม งานศึกษาจำนวนมากเสนอว่าเขต subgenual cingulate มีบทบาทสำคัญในการทำหน้าที่ผิดปกติที่เป็นลักษณะของโรคซึมเศร้า การทำงานที่เพิ่มขึ้นของ default mode network ในระหว่างการครุ่นคิด และการทำงานเชื่อมต่อกันที่ผิดปกติระหว่างเครือข่ายกับเขต subgenual cingulate อาจเป็นเหตุที่คนไข้ซึมเศร้ามักจะติดกับอยู่กับความคิดเกี่ยวกับตนในเชิงลบที่บ่อยครั้งเป็นลักษณะกำหนดโรค แต่ว่า ยังต้องมีงานวิจัยเพิ่มขึ้นเพื่อที่จะเข้าใจให้แม่นยำว่าปฏิสัมพันธ์ระหว่างเครือข่ายต่าง ๆ เหล่านี้เกี่ยวข้องกับอาการโดยเฉพาะ ๆ ของโรคอย่างไร
Salience network
salience network (เครือข่ายส่วนเด่นของการรับรู้) เป็นเครือข่ายระหว่าง anterior cingulate (ACC) และ operculum ด้านหน้า ที่รวมส่วนต่าง ๆ ใน ACC และ anterior insula salience network เป็นเครือข่ายทางประสาทกว้าง ๆ ที่มีส่วนร่วมในการตรวจจับและแสดงส่วนที่ตรงประเด็นที่สุดของสิ่งเร้าภายนอกและเหตุการณ์ภายในที่กำลังปรากฏ บุคคลที่มักจะประสบกับอารมณ์เชิงลบ (คือ ได้คะแนนสูงในการวัด neuroticism) แสดงการทำงานที่สูงขึ้นใน anterior insula ข้างขวาเมื่อกำลังตัดสินใจ แม้ว่าอาจจะได้ตัดสินใจแล้ว การทำงานสูงผิดปกติของ anterior insula ด้านขวาเช่นนี้เชื่อว่า มีส่วนในการประสบความรู้สึกที่ไม่ดีและที่ให้เป็นห่วง ในโรคซึมเศร้า ความวิตกกังวลบ่อยครั้งเป็นอารมณ์ที่กำหนดโรค
แหล่งข้อมูลอื่น
- Kandel, Eric R.; Schwartz, James H.; Jessell, Thomas M.; Siegelbaum, Steven A.; Hudspeth, A.J. (2013). Principles of Neural Science Fifth Edition. United State of America: McGraw-Hill. ISBN 978-0-07-139011-8.
- Szafran, K; Faron-Górecka, A; Kolasa, M; Kuśmider, M; Solich, J; Zurawek, D; Dziedzicka-Wasylewska, M (2013). "Potential role of G protein-coupled receptor (GPCR) heterodimerization in neuropsychiatric disorders: a focus on depression" (PDF). Pharmacol Rep. 65 (6): 1498–505. doi:10.1016/s1734-1140(13)71510-x. PMID 24552997.
-
Naumenko, VS; Popova, NK; Lacivita, E; Leopoldo, M; Ponimaskin, EG (2014-07). "Interplay between serotonin 5-HT1A and 5-HT7 receptors in depressive disorders". CNS Neurosci Ther. 20 (7): 582–90. doi:10.1111/cns.12247. PMID 24935787.
{{cite journal}}: ตรวจสอบค่าวันที่ใน:|date=(help)
