โรคจุดภาพชัดของจอตาเสื่อม
| โรคจุดภาพชัดของจอตาเสื่อม (Macular degeneration) | |
|---|---|
| ชื่ออื่น | จุดภาพชัดเสื่อมเนื่องกับอายุ (Age-related macular degeneration) |
 | |
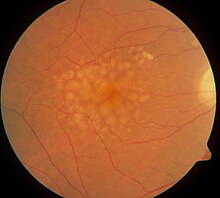
| ภาพจอตาซึ่งแสดงจุดภาพชัดเสื่อมเนื่องกับอายุระยะกลาง | |
| สาขาวิชา | จักษุวิทยา |
| อาการ | มองไม่ชัดหรือมองไม่เห็นที่กลางลานสายตา |
| ภาวะแทรกซ้อน | การเห็นภาพหลอน |
| การตั้งต้น | ผู้มีอายุ |
| ประเภท | ระยะต้น ระยะกลาง ระยะปลาย |
| สาเหตุ | ความเสียหายที่จุดภาพชัด (macula) ในจอตา |
| ปัจจัยเสี่ยง | กรรมพันธุ์ การสูบบุหรี่ |
| วิธีวินิจฉัย | การตรวจตา |
| การป้องกัน | ออกกำลังกาย ทานอาหารให้ถูกสุขภาพ ไม่สูบบุหรี่ |
| การรักษา | ฉีดยา Anti-VEGF เข้าในตา, ยิงเลเซอร์ (laser coagulation), photodynamic therapy |
| ความชุก | 6.5 ล้านคน (2015) |
โรคจุดภาพชัดของจอตาเสื่อม (อังกฤษ: macular degeneration) หรือ โรคจุดภาพชัดของจอตาเสื่อมในผู้สูงอายุ (อังกฤษ: age-related macular degeneration ตัวย่อ AMD, ARMD) เป็นโรคที่ทำให้มองไม่ชัดหรือมองไม่เห็นที่กลางลานสายตา เริ่มแรกสุดบ่อยครั้งจะไม่มีอาการอะไร ๆ แต่เมื่อเวลาผ่านไป บางคนจะมองเห็นแย่ลงเรื่อย ๆ ที่ตาข้างหนึ่งหรือทั้งสองข้าง แม้จะไม่ทำให้ตาบอดโดยสิ้นเชิง การมองไม่เห็นในส่วนกลางก็จะทำให้กิจกรรมในชีวิตต่าง ๆ ทำได้ยากรวมทั้งจำหน้าคน ขับรถ อ่านหนังสือเป็นต้น การเห็นภาพหลอนอาจเกิดขึ้นโดยไม่ใช่เป็นส่วนของโรคจิต
จุดภาพชัดเสื่อมปกติจะเกิดกับคนสูงอายุ ปัจจัยทางพันธุกรรมและการสูบบุหรี่ก็มีผลด้วย เป็นอาการเนื่องกับความเสียหายต่อจุดภาพชัด (macula) ที่จอตาการวินิจฉัยทำได้ด้วยการตรวจตา ความรุนแรงของอาการจะแบ่งออกเป็นระยะต้น ระยะกลาง และระยะปลาย ระยะปลายยังแบ่งออกเป็นแบบแห้ง (dry) และแบบเปียก (wet) โดยคนไข้ 90% จะเป็นแบบแห้ง
การป้องกันรวมทั้งการออกกำลังกาย ทานอาหารให้ถูกสุขภาพ และไม่สูบบุหรี่วิตามินต่อต้านอนุมูลอิสระและแร่ธาตุดูเหมือนจะไม่ช่วยป้องกัน ไม่มีวิธีแก้หรือรักษาการเห็นที่สูญไปแล้ว ในรูปแบบเปียก การฉีดยาแบบ anti-VEGF (Anti-vascular endothelial growth factor) เข้าที่ตา หรือการรักษาอื่น ๆ ที่สามัญน้อยกว่ารวมทั้งการยิงเลเซอร์ (laser coagulation) หรือ photodynamic therapy อาจช่วยให้ตาเสื่อมช้าลงอาหารเสริมรวมทั้งวิตามินและแร่ธาตุสำหรับคนไข้ที่มีโรคอาจช่วยชะลอความเสื่อมด้วย
ในปี 2015 โรคนี้มีผลต่อคนไข้ 6.2 ล้านคนทั่วโลก ในปี 2013 มันเป็นเหตุให้ตาบอดเป็นอันดับสี่หลังต้อกระจก การเกิดก่อนกำหนด และต้อหิน มันเกิดบ่อยที่สุดในผู้มีอายุเกิน 50 ปีในสหรัฐอเมริกา และเป็นเหตุเสียการเห็นซึ่งสามัญที่สุดในคนกลุ่มอายุนี้ คนประมาณ 0.4% ระหว่างอายุ 50-60 ปีมีโรคนี้ เทียบกับ 0.7% ของคนอายุ 60-70 ปี, 2.3% ของคนอายุ 70-80 ปี, และ 12% ของคนอายุเกิน 80 ปี
พื้นเพ
ปัจจุบัน คนราว 285 ล้านคนทั่วโลกมีปัญหาในการมองเห็น โดยร้อยละ 90 อยู่ในประเทศกำลังพัฒนา ซึ่งไม่มีระบบบริการสนับสนุนที่ดีพอจะให้คนเหล่านี้ใช้ชีวิตได้โดยสะดวก เหตุการตาบอดในลำดับต้น ๆ คือโรคทางตา ซึ่งป้องกันและรักษาให้หายได้ก่อนจะลุกลามจนตาบอดสนิท เช่น ต้อกระจก ต้อหิน ภาวะะความผิดปกติของกระจกตา รวมทั้ง โรคจุดภาพชัดของจอตาเสื่อมในผู้สูงอายุแบบมีหลอดเลือดงอกผิดปกติเป็นต้น
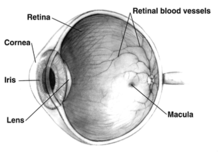
ตามีส่วนรับภาพที่เรียกว่า จอตา ซึ่งรับสัญญาณแสงแล้วส่งผ่านไปยังสมองเพื่อแปลเป็นภาพ บริเวณนี้มีจุดรับภาพซึ่งสำคัญต่อการเห็นชัดที่กลางจอตามากที่สุด ซึ่งเรียกว่า จุดภาพชัดของจอตา (macula) หากมีความผิดปกติเกิดขึ้นแก่จุดภาพชัดจอตา ก็จะทำให้มองภาพส่วนกลางไม่ชัด คล้ายกับมีจุดดำบังอยู่ตรงกลาง หรือเห็นภาพบิดเบี้ยว
โรคจุดภาพชัดจอตาเสื่อมเป็นโรคตาหนึ่งใน 4 อันดับแรกที่ทำให้ประชากรไทยตาบอด ทุกปี ผู้สูงอายุเกือบ 3 หมื่นคนจะมีปัญหาการมองเห็นเพราะโรคจุดภาพชัดเสื่อมแบบมีหลอดเลือดงอกผิดปกติ (neovascular AMD) เมื่อประเทศไทยก้าวเข้าสู่สังคมผู้สูงอายุ พร้อมกับการขยายตัวของโรคไม่ติดต่อแบบเรื้อรัง ก็อาจทำให้ผู้สูงอายุซึ่งเห็นผิดปกติมีมากขึ้น
อาการ

อาการของจุดภาพชัดเสื่อมรวมทั้ง
- อาการทางตา
- เห็นบิดเบี้ยวในรูปแบบของ metamorphopsia ที่ตะแกรงเส้นตรงจะปรากฏเป็นรูปคลื่น และบางส่วนของตะแกรงอาจดูเหมือนเปล่า ๆ คนไข้อาจเริ่มสังเกตเห็นเมื่อมองสิ่งต่าง ๆ รวมทั้งม่านตะแกรงหรือเสาเมื่อกำลังขับรถ และก็อาจมีดวงมืด (scotoma) ตรงกลางตาด้วย คือเห็นเป็นเงาหรือมองไม่เห็นเป็นบางส่วน
- ฟื้นเห็นภาพได้ช้ากว่าเมื่อมองแสงสว่าง (photostress test)
- มองเห็นภาพชัดลดลงอย่างชะงัด (2 ระดับหรือมากกว่านั้น) เช่น จาก 20/20 เหลือแค่ 20/80
- เห็นมัวลงหรือไม่ชัด - ผู้ที่มีจุดภาพชัดเสื่อมแบบไม่ไหลซึม (nonexudative)/แบบแห้ง อาจไม่มีอาการหรือเสียการเห็นตรงกลางอย่างค่อยเป็นค่อยไป เทียบกับผู้ที่มีจุดภาพชัดเสื่อมแบบไหลซึม (exudative)/แบบเปียก ผู้จะเสียการเห็นอย่างรวดเร็ว (ซึ่งบ่อยครั้งมีเหตุจากการรั่วของเส้นเลือดที่ผิดปกติ)
- มีปัญหาแยกแยะสี โดยเฉพาะสีเข้มจากสีเข้ม และสีอ่อนจากสีอ่อน
- เสียความไวต่อความเปรียบต่าง
จุดภาพชัดเสื่อมโดยตัวเองจะไม่ทำให้ตาบอดหมด และจริง ๆ แล้ว คนที่บกพร่องทางการเห็นน้อยคนมากที่บอดทั้งหมด ในกรณีเกือบทั้งหมด จะยังมองเห็นเป็นบางส่วน โดยหลักก็คือรอบ ๆ ส่วนกลาง อาจมีภาวะแทรกซ้อนอื่น ๆ ที่ก่ออาการรุนแรง เช่น โรคหลอดเลือดสมองหรือการบาดเจ็บอย่างรุนแรง ต้อหินที่ไม่รักษาเป็นต้น แต่คนไข้จุดภาพชัดเสื่อมน้อยคนจะเสียการเห็นทั้งหมด
พื้นที่ของจุดภาพชัดจะเป็นส่วนเพียงแค่ 2.1% ของจอตา และที่เหลือ 97.9% (คือลานส่วนรอบ) จะไม่มีผลเนื่องจากโรค ถึงกระนั้น แม้จุดภาพชัดจะเป็นเพียงแค่ส่วนเล็ก ๆ ของลานสายตา แต่เปลือกสมองส่วนการเห็นเกือบครึ่งก็อุทิศให้เพื่อประมวลข้อมูลที่มาจากจุดภาพชัด ซึ่งแสดงความสำคัญของจอตาส่วนนี้
การเสียการเห็นตรงกลางสายตาจะมีผลอย่างลึกซึ้งต่อกิจกรรมชีวิตที่ใช้ตา เช่น การอ่านหนังสือโดยไม่เห็นตรงกลางจะยากมาก ดังนั้น รูปที่แสดงการเสียการเห็นตรงกลางเนื่องจากจุดภาพชัดเสื่อมด้วยจุดดำจุดหนึ่ง ความจริงไม่สามารถแสดงความเสียหายอย่างรุนแรงที่เกิดขึ้น ซึ่งสามารถเข้าใจได้โดยเขียนอักษรสูงหกนิ้วบนกระดาษ แล้วพยายามระบุตัวอักษรโดยมองตรงไปข้างหน้าแต่ถือกระดาษเยื้องไปทางข้าง ๆ ซึ่งคนโดยมากบอกว่ายาก
ปัจจัยเสี่ยง
- อายุ - อายุมากเป็นตัวพยากรณ์ AMD ได้ดีที่สุด โดยเฉพาะเมื่อเกิน 50 ปี
- ประวัติครอบครัว
สิ่งแวดล้อมและสไตล์ชีวิต
- การสูบยา - การสูบบุหรี่เพิ่มความเสี่ยงโรค 2-3 เท่าเทียบกับคนที่ไม่สูบ และอาจเป็นปัจจัยเสี่ยงสำคัญที่สุดซึ่งเปลี่ยนได้เพื่อป้องกันโรค งานทบทวนงานศึกษาต่าง ๆ ได้พบว่า มี "ความสัมพันธ์ที่มีกำลังระหว่างการสูบบุหรี่ในปัจจุบันกับ AMD... การสูบบุหรี่น่าจะมีผลเป็นพิษต่อจอตา"
- ความดันโลหิตสูง - ในงานศึกษา ALIENOR ปี 2013 AMD ระยะต้นและระยะปลายไม่สัมพันธ์กับความดันโลหิตทั้งบนและล่างอย่างสำคัญ หรือกับความดันโลหิตสูง หรือกับการใช้ยาลดความดัน แต่ความดันพัลส์ (pulse pressure คือความต่างระหว่างความดันบนและล่าง) ที่สูงขึ้น สัมพันธ์กับการเพิ่มความเสี่ยงของ AMD ระยะปลาย อย่างสำคัญ
- โรคหลอดเลือดแดงแข็ง
- คอเลสเตอรอลสูง - อาจเพิ่มความเสี่ยง
- โรคอ้วน - โดยเฉพาะที่ท้อง เป็นปัจจัยเสี่ยง โดยเฉพาะสำหรับผู้ชาย
- การทานไขมัน - การบริโภคไขมันบางอย่างเป็นจำนวนมากรวมทั้งไขมันอิ่มตัว ไขมันทรานส์ และกรดไขมันโอเมกา-6 น่าจะมีผลให้เกิด AMD ในขณะที่ไขมันไม่อิ่มตัวมีพันธะคู่เดียว (monounsaturated fat) อาจช่วยป้องกัน โดยเฉพาะก็คือ กรดไขมันโอเมกา-3 อาจช่วยลดความเสี่ยง AMD
- การถูกแดด โดยเฉพาะแสงอาทิตย์ที่มีความยาวคลื่น 400-500 นาโนเมตร แต่หลักฐานก็ไม่ชัดเจนว่า การถูกแดดมีผลต่อการเกิดจุดภาพชัดเสื่อมจริง ๆ หรือไม่ งานปี 2006 ที่มีผู้เข้าร่วม 446 คนพบว่า มันไม่มีผล แต่ก็มีงานวิจัยอื่นที่แสดงว่า แสงในพิสัยที่เห็นได้และมีพลังงานสูงอาจช่วยให้เกิด AMD
กรรมพันธุ์
พี่น้องของคนไข้ AMD มีโอกาสเกิดโรคสูงถึง 3-6 เท่าเทียบกับกลุ่มประชากรทั่วไป การวิเคราะห์ความเชื่อมโยงของพันธุกรรมได้ระบุยีนต่าง ๆ 5 เซตที่ตำแหน่ง 3 ตำแหน่งในโครโมโซมต่าง ๆ (1, 6 และ 10) ว่าอธิบายความเสี่ยงถึง 50% ยีนเหล่านีมีบทบาทในการควบคุมการตอบสนองของระบบภูมิคุ้มกัน กระบวนการอักเสบ และภาวะธำรงดุลในจอตา เพราะความต่าง ๆ ของยีนเหล่านี้ทำให้เกิดการทำงานผิดปกติแบบต่าง ๆ ในระยะยาว นี่มีผลเป็นการสะสมเศษเหลือของเมแทบอลิซึมทั้งภายในเซลล์และนอกเซลล์ ซึ่งมีผลสร้างตำหนิที่จอตาหรือทำให้เส้นเลือดเสีย
มีการตรวจทางกรรมพันธุ์สำหรับยีนเช่นนี้บางอย่าง แต่ว่า พยาธิกำเนิดของจุดภาพชัดเสื่อม เป็นปฏิสัมพันธ์ที่ซับซ้อนระหว่างพันธุกรรม สิ่งแวดล้อม และการใช้ชีวิต ดังนั้น ปัจจัยทางพันธุกรรมที่ไม่ดีจึงไม่สามารถพยากรณ์อย่างแน่นอนว่าจะมีโรค ตำแหน่ง 3 โลคัสที่ได้ระบุในยีนต่าง ๆ รวมทั้ง
- Complement Factor H (CFH) บนโครโมโซม 1 ที่ตำแหน่ง 1q31.3
- HTRA serine peptidase 1/Age Related Maculopathy Susceptibility 2 (HTRA1/ARMS2) บนโครโมโซม 10 ที่ตำแหน่ง 10q26
- Complement Factor B/Complement Component 2 (CFB/CC2) บนโครโมโซม 6 ที่ตำแหน่ง 6p21.3
ยีนโดยเฉพาะ ๆ
- ภาวะพหุสัณฐานของยีนสำหรับโปรตีนใน complement system คือโปรตีน factor H (CFH), factor B (CFB) และ factor 3 (C3) สัมพันธ์กับความเสี่ยงการเกิด AMD อย่างมีกำลัง โดย CFH มีบทบาทยับยั้งการตอบสนองแบบอักเสบ และการกลายพันธุ์ของ CFH (Y402H) จะลดสมรรถภาพการควบคุม complement system ที่ผิวร่างกายส่วนสำคัญ ๆ รวมทั้งจอตา ซึ่งทำให้การตอบสนองแบบอักเสบเพิ่มขึ้นที่จุดภาพชัด ส่วนการไม่มียีน complement factor H-related genes คือ R3 และ R1 จะช่วยป้องกัน AMDงานวิจัยสองงานที่เป็นอิสระจากกันในปี 2007 แสดงว่า การกลายพันธุ์อย่างหนึ่งที่สามัญ คือ Arg80Gly ในยีน C3 ซึ่งเป็นโปรตีนหลักของ complement system สัมพันธ์อย่างมีกำลังกับการเกิด AMD นักวิจัยของทั้งสองงานมีความเห็นว่า นี่แสดงอิทธิพลของวิถีการทำงานใน complement system ในพยาธิกำเนิดของโรคนี้
- งานวิจัยปี 2006 อีกสองงาน ได้ระบุยีนอีกยีนหนึ่งที่สัมพันธ์กับการเกิดโรค คือ HTRA1 ซึ่งเข้ารหัสเอนไซม์ที่ร่างกายหลั่งคือ serine protease
- การกลายพันธุ์ 6 แบบของยีน SERPING1 สัมพันธ์กับ AMD การกลายพันธุ์ของยีนนี้ยังสามารถเป็นเหตุให้เกิดโรค hereditary angioedema (การบวมอย่างรุนแรงที่ส่วนต่าง ๆ ของร่างกายเพราะกรรมพันธุ์)
- การกลายพันธุ์ของ Fibulin-5 (FBLN5) เป็นโรคที่มีน้อยซึ่งเกิดจากความบกพร่องทางพันธุกรรมของยีน fibulin-5 ในรูปแบบยีนออโตโซมแบบเด่น งานวิจัยปี 2004 ที่ตรวจคัดคนไข้ AMD 402 คนได้แสดงสหสัมพันธ์ที่สำคัญทางสถิติระหว่างการกลายพันธุ์ของยีน fibulin-5 และการเกิดโรค
ยีนเนื่องกับไมโทคอนเดรีย
ภาวะพหุสัณฐานของยีนเนื่องกับไมโทคอนเดรีย เช่นในโมเลกุล MT-ND2 จะเป็นตัวพยากรณ์ AMD แบบเปียก
พยาธิสรีรวิทยา
พยาธิกำเนิดของจุดภาพชัดเสื่อมเนื่องกับอายุยังไม่ชัดเจน แม้จะมีทฤษฎีต่าง ๆ รวมทั้ง oxidative stress, การทำงานผิดปกติของไมโทคอนเดรีย, และกระบวนการอักเสบต่าง ๆ
ความไม่สมดุลระหว่างการเกิดกับการกำจัดองค์ประกอบของเซลล์ที่เสียหาย ทำให้สะสมผลิตผลที่มีผลลบ เช่น lipofuscin ภายในเซลล์ และ drusen นอกเซลล์ การฝ่อระยะเริ่มต้น (incipient atrophy) จะปรากฏเป็นบริเวณของ Retinal pigment epithelium (RPE) ที่บางลดหรือซีดลง โดยเกิดก่อนการฝ่อแบบ geographic atrophy ในระยะต้น ๆ ของ AMD ในระยะหลัง ๆ ของโรค RPE ที่ฝ่อเป็น geographic atrophy และ/หรือเกิดเส้นเลือดงอกผิดปกติ (neovascularization) จะมีผลให้เซลล์รับแสงตายและให้เสียการเห็นตรงกลาง
ในโรคแบบแห้ง เศษเหลือขององค์ประกอบเซลล์ที่เรียกว่า drusen จะสะสมในชั้นระหว่างจอตากับคอรอยด์ ซึ่งทำให้จอตาฝ่อหรือเกิดตำหนิ (scarring) ในโรคแบบเปียกซึ่งรุนแรงกว่า เส้นเลือดจะงอกขึ้นจากคอรอยด์ (neovascularization) ใต้จอตาซึ่งสามารถรั่วให้น้ำหรือเลือดซึมออก
งานวิจัยต้น ๆ พบตัวสื่อภูมิคุ้มกัน (immune mediator) มากใน drusen complement factor H (CFH) เป็นสารยับยั้งที่สำคัญในลำดับการเกิดการอักเสบ (inflammatory cascade) เช่นนี้ และภาวะพหุสัณฐานที่สัมพันธ์กับโรคในยีน CFH จะสัมพันธ์อย่างมีกำลังกับ AMD ดังนั้น จึงมีการเสนอแบบจำลองทางพยาธิสรีรวิทยาเนื่องกับการทำงานของ complement system ในระดับต่ำอย่างเรื้อรัง และการอักเสบในจุดภาพชัด ทฤษฎีนี้ได้การยืนยันเมื่อค้นพบภาวะพหุสัณฐานที่สัมพันธ์กับโรคในองค์ประกอบอื่น ๆ ในลำดับการทำงานของ complement system รวมทั้ง complement component 3 (C3)
ตัวพยากรณ์ที่มีกำลังของ AMD พบอยู่ที่โครโมโซมโลคัส 10q26 คือ LOC 387715 ภาวะพหุสัณฐานเนื่องจากการแทรก/การลบที่ตำแหน่งนี้ จะลดการแสดงออกของยีน ARMS2 โดยทำให้ mRNA ของมันไม่เสถียรผ่านการลบส่วน polyadenylation signal โปรตีน ARMS2 อาจเกิดในไมโทคอนเดรียและมีบทบาทในเมแทบอลิซึมเกี่ยวกับพลังงาน แม้รายละเอียดการทำงานของมันยังจะไม่ชัดเจน
ยีนส่อความเสี่ยงว่าโรคจะเป็นเพิ่มรวมทั้ง tissue inhibitor of metalloproteinase 3 (TIMP3) ซึ่งอาจแสดงว่า เมแทบอลิซึมของเมทริกซ์นอกเซลล์ (extracellular matrix) มีบทบาทในการก้าวหน้าของโรค ความต่าง ๆ ของยีนที่สร้างหรือสลายคอเลสเตอรอล เช่น hepatic lipase, cholesterol ester transferase, lipoprotein lipase และ ATP-binding cassette A1 จะสัมพันธ์กับการก้าวหน้าของโรค และตัวบ่งโรคระยะต้น คือ drusen ก็สมบูรณ์ไปด้วยคอเลสเตอรอล ซึ่งแสดงความสมเหตุสมผลอย่างเผิน ๆ กับความสัมพันธ์ที่พบในงานศึกษาทั่วทั้งจีโนมต่าง ๆ
ระยะ
ใน AMD จะมีการเพิ่มการสะสมของตะกอนสีเหลือง ๆ ซึ่งเป็นโปรตีนและลิพิดนอกเซลล์ เป็นลักษณะเฉพาะของโรค และเรียกว่า drusen ที่จุดภาพชัดซึ่งเป็นส่วนของจอตา ในระหว่าง retinal pigment epithelium กับคอรอยด์ที่อยู่ข้างใต้ ซึ่งเชื่อว่าทำจอตาให้เสียหายในระยะยาว เพปไทด์ของกรดอะมิโน 36-43 ชนิดที่เรียกว่า amyloid beta ซึ่งสะสมอยู่ในสมองของคนไข้โรคอัลไซเมอร์ เป็นโปรตีนอีกอย่างหนึ่งที่สะสมในคนไข้ AMD ซึ่งเป็นเหตุผลหนึ่งที่ AMD บางครั้งเรียกว่า โรคอัลไซเมอร์ของตาหรือของจอตา AMD สามารถแบ่งออกเป็น 3 ระยะคือ ระยะต้น (early) กลาง (intermediate) และปลาย (late) โดยส่วนหนึ่งก็เพราะขนาดและหมายเลขกำหนดของ drusen
พยาธิสภาพของ AMD จะเริ่มด้วยการสะสม drusen สีเหลือง ๆ ในจุดภาพชัด ระหว่าง retinal pigment epithelium กับคอรอยด์ที่อยู่ข้างใต้ คนไข้ไโดยมากที่เริ่มมีอาการเช่นนี้ (ซึ่งเรียกว่า age-related maculopathy) ยังเห็นได้ดีอยู่ คนไข้ที่มี drusen อาจจะเกิดหรือไม่เกิด AMD และจริง ๆ แล้ว คนอายุมากกว่า 60 ปีโดยมากจะมี drusen โดยไม่มีผลเสียอะไร ความเสี่ยงเกิดอาการจะสูงกว่าเมื่อ drusen ใหญ่หรือมีจำนวนมาก และสัมพันธ์กับความผิดปกติของชั้น pigmented cell ใต้จุดภาพชัด drusen ขนาดใหญ่และอ่อนเชื่อว่า สัมพันธ์กับการสะสมคอเลสเตอรอลในระดับสูงขึ้น
ระยะต้น
AMD ระยะต้นจะวินิจฉัยอาศัยการมี drusen ขนาดกลาง ซึ่งก็คือเท่ากับความกว้างของผมมนุษย์ (ราว ๆ 30-100 ไมโครเมตร) แต่โรคในระยะนี้ปกติจะไม่มีอาการ
ระยะกลาง
AMD ระยะกลางจะวินิจฉัยอาศัยการมี drusen ขนาดใหญ่ และ/หรือการมีสีจอตาที่ผิดปกติ โรคระยะกลางอาจเป็นเหตุให้สูญการเห็น แต่ก็ยังเหมือนกับระยะต้นคือปกติจะไม่มีอาการ
ระยะปลาย
ในโรคระยะปลาย จอตาเสียหายพอที่จะเสียการเห็นตรงกลางนอกเหนือจากการมี drusen ซึ่งอาจเป็นการฝ่อ หรือการเริ่มมีเส้นเลือดงอกใหม่ AMD ระยะปลายยังแบ่งออกเป็นองกลุ่มย่อย ๆ ขึ้นอยู่กับประเภทความเสียหาย คือ แบบแห้ง (dry/geographic atrophy) และแบบเปียก (wet/neovascular)
แบบแห้ง
AMD แบบแห้ง (หรือแบบไม่ซึม [nonexudative]) เป็นการระบุโรคอย่างกว้าง ๆ ซึ่งรวมเอารูปแบบทุกอย่างที่ไม่ใช่แบบเปียก รวมทั้ง AMD ระยะต้นและระยะกลาง และระยะปลายแบบ geographic atrophy คนไข้แบบนี้มักจะมีอาการน้อยในระยะก่อน ๆ การเสียการเห็นจะเกิดมากขึ้นถ้าโรคลามจนถึงขั้น geographic atrophy คนไข้ 80-90% จะมีโรคแบบแห้ง และอาการจะลามอย่างช้า ๆ ในกรณี 10-20% โรคจะลามเป็นแบบเปียก
Geographic Atrophy
Geographic atrophy หรือ atrophic AMD เป็นรูปแบบระยะหลัง ๆ ของ AMD ที่การเสียเซลล์รับแสงในจอตาซึ่งเป็นไปอย่างต่อเนื่องและแก้คืนไม่ได้ จะทำให้เสียการเห็นเป็นบางส่วน
แบบเปียก
AMD แบบเปียก หรือแบบ neovascular (เส้นเลือดงอกผิดปกติ) หรือแบบ exudative (ซึม) เป็นรูปแบบระยะหลัง ๆ ของ AMD ที่ทำให้เสียการเห็นเนื่องจากการเกิดเส้นเลือดงอกผิดปกติ (choroidal neovascularization) ใน choriocapillaris ผ่าน Bruch's membrane ปกติจะมี AMD แบบแห้งเกิดขึ้นก่อน แต่ก็ไม่เสมอไป โดย vascular endothelial growth factor (VEGF) จะกระตุ้นให้เพิ่มจำนวนเส้นลือดที่ไม่ปกติในจอตา แต่โชคไม่ดีว่า เพราะเส้นเลือดเหล่านี้ผิดปกติจึงเปราะบางมาก ซึ่งในที่สุดทำให้เลือดและโปรตีนซึมออกเข้าไปข้างใต้จุดภาพชัด สร้างตำหนิ ในที่สุดทำให้เซลล์รับแสงเสียหายอย่างแก้ไม่ได้ และทำให้เสียการเห็นอย่างรวดเร็วถ้าไม่รักษา
Oxidative stress
การสะสมเนื่องกับอายุของเมลานิน ในรูปแบบ oligomer ที่มีมวลโมเลกุลน้อย มีพิษเหตุแสง และโปรโหมตออกซิเดชัน ภายในไลโซโซมของ retinal pigment epithelium (RPE) อาจเป็นเหตุโดยบางส่วนต่อการย่อยสลาย photoreceptor outer rod segments (POS) ของ RPE ในอัตราที่ลดลง ซึ่งแสดงแล้วว่า สัมพันธ์กับการเกิด lipofuscin อันเป็นอาการเฉพาะสำคัญของ AMD
ความเป็นเหตุของ oxidative stress ในจอตาต่อ AMD เพราะทำจุดภาพชัดให้อักเสบเพิ่มขึ้น ได้หลักฐานจากอัตราโรคที่สูงขึ้นในผู้สูบบุหรี่และผู้ที่ได้รับรังสีอัลตราไวโอเลต โดยการทำงานผิดปกติของไมโทคอนเดรียก็อาจมีบทบาทด้วย

การวินิจฉัย
การวินิจฉัยโรคจะขึ้นอยู่กับอาการที่จุดภาพชัด โดยไม่เกี่ยวกับการเห็นได้ชัด (visual acuity) การวินิจฉัยอาจรวมวิธีการดังต่อไปนี้
- การเปลี่ยนรูปแบบจากแห้งเป็นเปียกสามารถเกิดได้อย่างรวดเร็ว และถ้าไม่รักษา ก็อาจทำให้ถึงตาบอดตามกฎหมายโดยอาจเกิดภายใน 6 เดือน เพื่อป้องกันเหตุการณ์เช่นนี้ และเพื่อเริ่มกลยุทธ์ป้องกันในตั้งแต่ระยะต้น ๆ แพทย์อาจทดสอบการปรับตัวเข้ากับที่มืด ซึ่งสามารถตรวจจับ AMD ที่ยังไม่ปรากฏอาการถึง 3 ปีก่อนจะปรากฏในระดับคลินิก
- มีการเสียความไวความเปรียบต่าง ทำให้การเห็นรูปร่าง เงา และการเห็นเป็นสีแย่ลง ความเปรียบต่างที่เสียไปสามารถวัดได้อย่างรวดเร็วและง่าย ๆ โดยใช้การทดสอบเช่น Pelli Robson ไม่ว่าจะทำที่บ้านหรือในคลินิก
- เมื่อให้ดู Amsler grid เส้นตรงบางเส้นจะปรากฏเป็นรูปคลื่น และอาจมีบางส่วนที่ดูเหมือนเปล่า ๆ
- เมื่อให้ดู Snellen chart ตาจะเห็นแย่ลงอย่างน้อยสองเส้น
- การเปลี่ยนแปลงของลานสายตาที่วัดโดย Preferential hyperacuity perimetry (สำหรับโรคแบบเปียก)
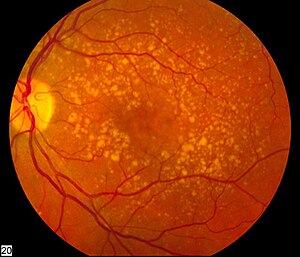
- ในโรคแบบแห้ง ซึ่งเกิดในคนไข้ 85-90% จะสามารถเห็น drusen ในภาพถ่ายก้นตา (fundus photography)
- ในโรคแบบเปียก การบันทึกภาพรังสีหลอดเลือด (angiography) สามารถใช้ตรวจดูการซึมออกของเส้นเลือดหลังจุดภาพชัด ส่วน Fluorescein angiography สามารถใช้ระบุและกำหนดที่ที่เกิดเส้นเลือดที่ผิดปกติ
- ภาพคลื่นไฟฟ้าจอตา (ERG) สามารถใช้หาส่วนจุดภาพชัดที่ตอบสนองน้อยผิดปกติหรือไม่ตอบสนองเทียบกับตาปกติ
- Farnsworth-Munsell 100 hue test และ Maximum Color Contrast Sensitivity test (MCCS) สามารถใช้ตรวจการเห็นสีและความไวความเปรียบต่างของสี
- Optical coherence tomography อาจใช้เพื่อวินิจฉัยและติดตามการรักษาด้วยยายับยั้งกำเนิดเส้นเลือด
เนื้อเยื่อ
- การเปลี่ยนสีของจอตา นอกจากจะมีเซลล์มีสารสี (pigmented cell) ที่ม่านตาแล้ว ก็ยังมีเซลล์มีสารสีใต้จอตาอีกด้วย เมื่อเซลล์เหล่านี้สลายและปล่อยสารสี ก็อาจเกิดสีที่จับเป็นก้อน ๆ แล้วต่อมา บริเวณที่ซีดลงก็อาจปรากฏ
- การเปลี่ยนแปลงเนื่องกับการซึม เช่น เลือดออกในตา, สารซึมออกที่จับก้อน, และน้ำใต้จอตา ใต้ RPE หรือในจอตา
- drusen ซึ่งเป็นสารนอกเซลล์ซึ่งสะสมที่จอตา แม้มักจะโทษว่าเป็นเหตุให้เสียการเห็นเพิ่มขึ้น ๆ แต่ก็สามารถมีที่จอตาโดยไม่เสียการเห็น คือคนไข้บางคนที่มี drusen สะสมเป็นจำนวนมากก็ยังเห็นภาพชัดปกติ การรับแสงที่จอตาแล้วส่งข้อมูลภาพยังเป็นไปได้เมื่อมี drusen สะสมอย่างหนาแน่น ดังนั้น แม้จะโทษ drusen ได้ว่าทำให้เสียการเห็น แต่ก็จะต้องมีปัจจัยอย่างอื่นอีกที่เป็นเหตุ
การป้องกัน
งานทบทวนวรรณกรรมแบบคอเครนปี 2012 พบว่า การใช้อาหารเสริมเป็นวิตามินและแร่ธาตุในกลุ่มประชากรทั่วไป ไม่มีผลว่าจะเกิด AMD หรือไม่
การรักษา
อาหารเสริมที่มี lutein และซีอาแซนทิน อาจช่วยทำให้อาการแย่ช้าลง แต่ก็ไม่พบว่าช่วยป้องกันโรค ยังไม่มีหลักฐานพอเพื่อระบุว่ายากลุ่ม statins (มักใช้ลดไขมัน) ช่วยป้องกันหรือทำให้โรคแย่ช้าลงหรือไม่สเตอรอยด์ระงับการเกิดเส้นเลือด เช่น anecortave acetate และ triamcinolone acetonide ไม่มีหลักฐานว่าช่วยป้องกันไม่ให้เสียการเห็นสำหรับคนไข้โรคแบบเปียก (neovascular AMD)
แบบแห้ง
ไม่มียาหรือการผ่าตัดรักษาเพื่อโรคแบบนี้
แบบเปียก
โรคแบบนี้สามารถรักษาด้วยการยิงเลเซอร์ (laser coagulation) หรือที่สามัญกว่าคือด้วยการฉีดยาระงับและบางครั้งย้อนกลับการเกิดเส้นเลือดใหม่ ๆ
งานทดลองแบบสุ่มและมีกลุ่มควบคุมพบว่ายา bevacizumab (เบวะซิซิวแมบ) และ ranibizumab มีประสิทธิผลคล้าย ๆ กัน โดยไม่มีผลลบเพิ่มขึ้นเมื่อใช้เบวะซิซิวแมบงานทบทวนวรรณกรรมแบบคอเครนพบว่า ความปลอดภัยทั้งระบบของเบวะซิซิวแมบและ ranibizumab คล้ายกันเมื่อใช้รักษาโรคแบบเปียก (neovascular AMD) ยกเว้นในเรื่องปัญหาทางเดินอาหาร (gastrointestinal disorders, MedDRA SOC)
อย่างไรก็ดี องค์การอาหารและยาสหรัฐยังไม่ได้อนุมัติให้ใช้ยาเบวะซิซิวแมบเพื่อรักษาจุดภาพชัดเสื่อม และก็เป็นปัญหาที่ถกเถียงอย่างยังไม่ยุติในสหราชอาณาจักรเรื่องการใช้เบวะซิซิวแมบเพื่อรักษาอย่างไม่ได้อนุมัติ แทน ranibizumab ที่ได้อนุมัติแต่แพงกว่าเป็นสิบ ๆ เท่า
- บริษัทยาอ้างว่า แพทย์ที่ใช้ยาซึ่งมีราคาถูกกว่าแต่ปรากฏว่าได้ผลคล้ายกัน แลกความปลอดภัยของคนไข้เพื่อลดค่าใช้จ่าย (โดยเฉพาะของรัฐ) โดยเฉพาะเมื่อมียาที่ได้รับอนุมัติ และเป็นการบ่อนทำลายกระบวนการควบคุมของรัฐเพื่อรักษาความปลอดภัยของผู้บริโภค
- ผู้สนับสนุนอ้างว่า บริษัทไม่ควรมีอำนาจยุติการใช้ยาที่ถูกกว่าเพื่อให้ตัวเองได้กำไรมากที่สุด
ในประเทศไทย ยา ranibizumab ได้ขึ้นทะเบียนยาเพื่อข้อบ่งชี้การรักษาโรคแบบเปียกในปี พ.ศ. 2554 โดยมีราคาประมาณ 54,000 บาทต่อเข็ม และผู้ป่วยบางรายจำเป็นต้องได้รับยาหลายครั้ง ทำให้คนไข้ในระบบบัตรทอง สามารถเข้าถึงการรักษาด้วยการยิงเลเซอร์เพียงอย่างเดียว จนกระทั่งคณะกรรมการพัฒนาบัญชียาหลักได้ขึ้นทะเบียนยาเบวะซิซิวแมบในบัญชียาหลักแห่งชาติ "จ (2)" ซึ่งเป็นบัญชีย่อยที่ควบคุมในระดับสูงสุด ต้องอาศัยความชำนาญเฉพาะโรคหรือเทคโนโลยีขั้นสูง และมีราคาแพงมาก คนไข้จึงมีทางเลือกในการรักษาเพิ่มขึ้น โดยยานี้มีค่าใช้จ่ายประมาณ 1,000 บาทต่อเข็ม เป็นยาที่แบ่งมาจากยาขนาดใหญ่ที่รักษามะเร็ง
ยา ranibizumab เป็นส่วนย่อย คือ Fab fragment ของโมเลกุลยาเบวะซิซิวแมบ และเป็นยาที่ใช้โดยเฉพาะเพื่อฉีดเข้าในตา ยายับยั้งกำเนิดหลอดเลือดอื่น ๆ ที่อนุมัติให้รักษา AMD ชนิดเปียกรวมทั้ง pegaptanib และ aflibercept
แนวทางการรักษาของสถาบันจักษุวิทยาอเมริกัน (American Academy of Ophthalmology) ไม่แนะนำการยิงเลเซอร์ (laser coagulation) เพื่อรักษาจุดภาพชัดเสื่อม แต่ก็กล่าวว่า มันอาจมีประโยชน์สำหรับคนไข้ที่มีเส้นเลือดใหม่ในคอรอยด์ที่อยู่นอกรอยบุ๋มจอตาผู้ไม่ตอบสนองต่อการรักษาด้วยยา มีหลักฐานที่มีกำลังว่า การยิงเลเซอร์จะทำให้ drusen หายไป แต่ไม่มีผลต่อการงอกใหม่ของเส้นเลือดในคอรอยด์ งานทบทวนแบบคอเครนปี 2007 พบว่า การยิงเลเซอร์สำหรับเส้นเลือดใหม่ในคอรอยด์นอกรอยบุ๋มจอตา มีประสิทธิผลและมีค่าใช้จ่ายน้อย แต่ประโยชน์จะจำกัดต่อเส้นเลือดที่ติดกับหรืออยู่ใต้รอยบุ๋มจอตา
การรักษาแบบ Photodynamic therapy ก็ได้ใช้สำหรับโรคแบบเปียกด้วย โดยให้ยา verteporfin ผ่านหลอดเลือดดำ แล้วฉายแสงซึ่งมีความยาวคลื่นโดยเฉพาะที่เส้นเลือดซึ่งผิดปกติ แล้วทำให้ verteporfin ออกฤทธิ์ทำลายเส้นเลือด
การผ่าตัดรักษาต้อกระจกสามารถทำให้คนไข้ AMD เห็นได้ดีขึ้น แม้จะมีความกังวลว่า การผ่าตัดอาจทำให้ AMD ให้แย่ลง งานทดลองแบบสุ่มและมีกลุ่มควบคุมหนึ่งพบว่า ผู้ที่ผ่าตัดต้อกระจกทันที (ภายในสองอาทิตย์) จะเห็นได้ชัดกว่าและมีคุณภาพชีวิตดีกว่าผู้ที่รอผ่าตัดต้อกระจก (หกเดือน)
อุปกรณ์ช่วยปรับตัว
เพราะไม่มีผลต่อการเห็นรอบนอก คนไข้โรค AMD อาจเรียนรู้ใช้การเห็นที่เหลือเพื่อชดเชยการเห็นที่เสียไป มีการให้ความช่วยเหลือในประเทศต่าง ๆ หลายประเทศและในทุก ๆ รัฐในสหรัฐอเมริกา มีการให้การศึกษาเพื่อ "การใช้ชีวิตอย่างเป็นอิสระ" และมีเทคโนโลยีบางอย่างที่สามารถได้จากองค์กรช่วยฟื้นฟูสภาพของรัฐ
อุปกรณ์ช่วยปรับตัวสามารถช่วยให้อ่านหนังสือได้ รวมทั้งแว่นขยาย แว่นตาพิเศษ เครื่องอ่านหนังสือผ่านจอคอมพิวเตอร์ และระบบโทรทัศน์เพื่อขยายสิ่งที่อ่าน
โปรแกรมอ่านหนังสือผ่านจอคอมพิวเตอร์ต่าง ๆ เช่น JAWS หรือ Thunder สามารถใช้กับคอมพิวเตอร์พร้อมระบบวินโดวส์ธรรมดา ๆ และก็มีอุปกรณ์เสริมเพื่อผลิตภัณฑ์จากบริษัทแอปเปิลที่มีคุณสมบัติต่าง ๆ มากมาย รวมทั้งตัวออกเสียงอ่านหนังสือ เครื่องอ่านหนังสือผ่านจอคอมพิวเตอร์ อักษรเบรลล์ เป็นต้น
กล้องวิดีโอสามารถส่งสัญญาณให้กับจอคอมพิวเตอร์ธรรมดาหรือที่สร้างขึ้นโดยเฉพาะ พร้อมขยายภาพได้ ระบบเช่นนี้บ่อยครั้งมีส่วนวางหนังสือที่เลื่อนได้เพื่อขยับสิ่งที่อ่าน
ในประเทศตะวันตก มีหนังสือที่พิมพ์ตัวโตเป็นพิเศษ การพิมพ์ลายแบบต่าง ๆ เพื่อให้ติดตามตัวอักษรได้ง่ายขึ้น หนังสืออ่านออกเสียง และหนังสืออ่าน (DAISY) สำหรับเครื่องเล่นที่แสดงทั้งตัวหนังสือและออกเสียงอ่าน

วิทยาการระบาด
จุดภาพชัดเสื่อมเนื่องกับอายุเป็นเหตุของการเสียการเห็นของคนขาว 54% ในสหรัฐอเมริกา คนอเมริกันประมาณ 8 ล้านคนมีโรคในระยะต้น โดยจะมีล้านคนที่เกิดโรคระยะหลัง ๆ ภายใน 5 ปีต่อมา ในสหราชอาณาจักร AMD เป็นเหตุของตาบอด (ตามกฎหมาย) เกือบ 42% ในผู้ที่ตาบอดในช่วงอายุ 65-74 ปี, เกือบ 2/3 ในช่วงอายุ 75-84 ปี, และเกือบ 3/4 สำหรับคนอายุ 85 ปีหรือมากกว่านั้น
คนขาวมีความเสี่ยงมากกว่าคนที่มีเชื้อสายแอฟริกัน
ทิศทางงานวิจัย
ความสัมพันธ์กับโรคเนื่องด้วยอายุอื่น ๆ
งานศึกษาแสดงว่า drusen ที่สัมพันธ์กับ AMD มีองค์ประกอบทางโมเลกุลคล้ายกับคราบตะกอน Beta-Amyloid (βA) ที่พบในโรคเนื่องกับอายุอื่น ๆ เช่น โรคอัลไซเมอร์และโรคหลอดเลือดแดงแข็ง ซึ่งอาจแสดงว่า วิถีการทำงานทางเคมี/ชีวภาพเดียวกันอาจเป็นสมุฏฐานของโรค AMD และโรคเนื่องกับอายุอื่น ๆ
การทดสอบยีน
การประยุกต์ใช้ยีนบ่งโรคอย่างหนึ่งก็คือ การพยากรณ์ว่าโรคจะแย่ลงจากระยะต้น ๆ จนเกิดเส้นเลือดงอกผิดปกติ (neovascularization) คือกลายเป็นโรคแบบเปียก
การปลูกถ่ายเซลล์ต้นกำเนิด
ปัจจุบันกำลังมีการศึกษาเพื่อรักษาในระดับเซลล์โดยอาศัยเซลล์ต้นกำเนิดจากไขกระดูกและการปลูกถ่าย retinal pigment epithelium มีงานทดลองหลายงานที่ทำในมนุษย์ที่มีผลให้ความหวัง
ประเภทอื่น ๆ
มีโรคจุดภาพชัดเสื่อมอื่น ๆ ที่มีน้อยและมีอาการคล้ายกันแต่มีเหตุที่ไม่เหมือนกันกับ AMD ไม่ว่าจะแบบแห้งหรือแบบเปียก ซึ่งล้วนเป็นความผิดปกติของยีนที่มีอาการตั้งแต่เด็กหรือในช่วงวัยกลางคน รวมทั้ง
- Best's disease (Vitelliform macular dystrophy) เป็นโรคตาที่มีเหตุจากความผิดปกติทางกรรมพันธุ์แบบออโตโซมแบบเด่น ซึ่งทำให้เสียการเห็นเพิ่มขึ้นเรื่อย ๆ โรคนี้มีผลต่อจอตา โดยเฉพาะต่อเซลล์ในจุดภาพชัด
- Sorsby's fundus dystrophy เป็นโรคจอตาที่เกิดจากความผิดปกติทางกรรมพันธุ์แบบออโตโซมแบบเด่น ที่ทำให้เห็นไม่ชัดอย่างฉับพลัน เนื่องจากการเกิดเส้นเลือดใต้จุดภาพชัด เป็นโรคที่รักษาไม่ได้
- Stargardt's disease (โรคจุดภาพชัดเสื่อมในวัยเด็ก, juvenile macular degeneration, STGD) เป็นโรคจอตาที่เกิดจากความผิดปกติทางกรรมพันธุ์แบบออโตโซมแบบด้อย ที่เกิดการเจริญผิดปกติที่จุดภาพชัด (macular dystrophy) เริ่มในวัยเด็ก เกิดการเปลี่ยนแปลงรอบ ๆ จอตา และการสะสมสิ่งที่คล้าย lipofuscin ใต้จอตา
อาการที่คล้าย ๆ กันแต่มีสมุฏฐานต่างกันมาก และรักษาต่างกัน อาจมีเหตุจาก epiretinal membrane/macular pucker หรือภาวะอื่น ๆ ที่มีผลต่อจุดภาพชัด เช่น central serous retinopathy
คนไข้ดัง
เชิงอรรถ
แหล่งข้อมูลอื่น
| การจำแนกโรค | |
|---|---|
| ทรัพยากรภายนอก |
- โรคจุดภาพชัดของจอตาเสื่อม ที่เว็บไซต์ Curlie